
I tumori cardiaci sono patologie piuttosto rare nel cane, sia in forma primaria che metastatica, presentando un’incidenza dello 0,19% (nel gatto si attesta allo 0,003%). I tumori cardiaci possono essere classificati in base alla loro origine in primari o secondari ed in funzione della loro localizzazione anatomica. La neoplasia cardiaca primaria più frequente nel cane è l’emangiosarcoma dell’atrio e dell’orecchietta di destra, che rappresenta il 69% di tutte le neoplasie cardiache, seguito dai tumori della base del cuore (Heart Base Tumor, HBT), così denominati per la loro localizzazione in corrispondenza della radice aortica e del tronco polmonare comune; di questi i primari più frequentemente descritti sono i chemodectomi (8%), seguiti dai linfomi (4%) e dal carcinoma tiroideo ectopico (1%). I tumori cardiaci secondari o metastatici sono relativamente frequenti; a livello cardiaco sono state descritte metastasi da emangiosarcoma, linfoma e carcinoma di origine epatica, splenica, polmonare, intestinale, ossea. Le metastasi cardiache sono più frequentemente localizzate nella parete ventricolare rispetto ad atrio o auricola, probabilmente in relazione alla maggiore vicinanza ai vasi sanguigni e linfatici. Anche se i tumori cardiaci possono colpire soggetti di tutte le età, l’incidenza aumenta nei soggetti anziani di età compresa tra i sette ed i quindici anni. Quali sono i tumori cardiaci nel cane? Emangiosarcoma L’emangiosarcoma è un tumore che si localizza tipicamente a livello di orecchietta ed atrio destro, originante dall’endotelio vascolare (ovvero dalla superficie interna dei vasi sanguigni). Tra le razze maggiormente colpite ritroviamo il Pastore Tedesco, Golden Retriever, Labrador Retriever, Boxer, Cocker Spaniel Americano, Doberman, Setter Inglese, Bovaro del Bernese, Beagle, mentre è raramente descritto nei gatti. Purtroppo questa neoplasia cardiaca è tipicamente maligna e presenta una prognosi infausta a breve termine. A causa della sua tendenza al sanguinamento determina frequentemente versamento pericardico (ovvero accumulo di liquido, solitamente ematico, nel sacco pericardico, quindi tra il cuore ed il pericardio, che è quella struttura anatomica che forma come un “sacco” intorno al cuore, verso cui svolge un ruolo anche di protezione), che può evolvere verso il tamponamento cardiaco. Si parla di “tamponamento cardiaco” quando le pressioni all’interno del sacco pericardico superano, in questo caso a causa dell’accumulo di liquido, quelle intracardiache (e nello specifico di atrio e ventricolo destro, che sono i settori in cui le pressioni cardiache sono minori), determinandone un alterato riempimento e rappresentando un’emergenza. La tendenza dell’emangiosarcoma a metastatizzare è alta e frequentemente, al momento della diagnosi, sono già presenti metastasi a livello epatico, splenico, renale, polmonare e muscolare. Ecocardiograficamente le lesioni di piccole dimensioni sono difficilmente identificabili; la presenza di versamento pericardico può aiutare nella loro visualizzazione durante l’esame ecocardiografico, anche se va ricordato che neoplasie di dimensioni tali da non poter essere individuate ecocardiograficamente possono comunque esitare in un versamento pericardico. Non è raro infine il reperto di trombi all’interno dell’atrio o dell’auricola destra, che possono portare alla sovrastima delle reali dimensioni della neoplasia. Il trattamento di questo tumore va attentamente valutato alla luce delle indagini strumentali effettuate, infatti è importante determinare una stima dei rischi/benefici prima di procedere col drenaggio del versamento pericardico, in quanto si possono verificare una serie di complicazioni a seguito di sanguinamento acuto, causato dalla rimozione della compressione esercitata dal versamento stesso sulle strutture neoplastiche. Anche la pericardiectomia, che consiste nella rimozione chirurgica di parte del pericardio e può presentare un’opzione palliativa, va valutata in concerto con un oncologo e chirurgo, in seguito a molteplici eventi di tamponamento cardiaco. L’approccio integrato chirurgico e chemioterapico, a seguito di valutazione cardiologica specialistica, rappresenta infatti ad oggi la scelta di elezione qualora si decida di intervenire.Tumori della base del cuore Questo gruppo di neoplasie cardiache comprende le così dette neoplasie dei chemorecettori (chemodectomi, paragangliomi) ed i tumori tiroidei ectopici. Il solo esame ecocardiografico non è sufficiente per emettere diagnosi di certezza. I tumori che hanno origine dai chemorecettori presentano una prevalenza maggiore nelle razze brachicefale (Bulldog, Boxer, Boston Terrier), probabilmente a causa dello stato di ipossia cronico favorito dalla conformazione delle prime vie aeree in queste razze canine, che induce una iperplasia dei chemorecettori, predisponendo le cellule alla degenerazione neoplastica; i soggetti di sesso maschile sembrano inoltre più predisposti rispetto alle femmine. I chemodectomi sono tumori con scarsa tendenza a dare metastasi e sono di norma localmente invasivi e a lenta crescita; la sopravvivenza è variabile e dipende dalla possibilità di resezione chirurgica e dal grado di compressione esercitata dalla neoplasia sui grossi vasi. I tumori tiroidei ectopici rappresentano il 5-10% dei tumori della base del cuore, hanno la tendenza a svilupparsi nel mediastino craniale (più raramente in sede intracardiaca) ed a metastatizzare maggiormente rispetto ai chemodectomi. La terapia dei tumori tiroidei ectopici è chirurgica nei casi possibili; in alternativa sono aggredibili tramite radioterapia. La sopravvivenza media varia tra i 9 e i 17 mesi ed è influenzata da invasività locale e possibilità di resezione chirurgica.Linfoma Il linfoma è una neoplasia sistemica che si riscontra molto più frequentemente nel gatto rispetto al cane. Il linfosarcoma cardiaco è un tumore infiltrativo del miocardio, ovvero del muscolo cardiaco, di frequente riscontro nel gatto in cui rappresenta il 30% delle neoplasie cardiache; esso è segnalato nel 10-15% dei gatti affetti da linfoma multicentrico e ha maggiore prevalenza nei soggetti FeLV positivi.Neoplasie intracardiache Le neoplasie intracardiache sono decisamente meno frequenti rispetto alle precedenti, tuttavia è bene ricordare le più frequenti, che sono il mixoma/mixosarcoma, il lipoma ed il rabdomiosarcoma. Il mixoma è un tumore benigno dell’endocardio, ovvero della membrana che riveste internamente le pareti del cuore e le altre formazioni presenti nelle cavità cardiache, estremamente raro in medicina veterinaria. La localizzazione è molto variabile e può coinvolgere atrio e ventricolo destri, valvole atrioventricolari, atrio sinistro. I segni clinici dipendono da localizzazione e dimensioni, molto frequentemente sono reperti occasionali. Il mixosarcoma invece è un tumore maligno, con carattere infiltrativo e può coinvolgere arteria polmonare, atrio e ventricolo destri, tratto di efflusso del ventricolo destro, ventricolo sinistro e pericardio. La terapia chirurgica in questo caso non è sempre possibile e sono frequenti le recidive e le metastasi in altre sedi. Il lipoma è neoplasia benigna che può svilupparsi sia in sede intracardiaca che pericardica; questo è un tumore a crescita lenta e spesso non causa sintomatologia clinica, fino a quando non crea ostacolo al flusso ematico nelle varie camere cardiache.Mesotelioma Il mesotelioma è una neoplasia che coinvolge le sierose (ovvero quelle membrane sottili che delimitano le cavità del nostro corpo e di quelle del cane e del gatto), in particolare pleura e peritoneo, meno frequentemente il pericardio. Quando viene coinvolto quest’ultimo, si assiste alla formazione di versamento siero-emorragico che può essere causa di tamponamento cardiaco. L’esame ecocardiografico può permettere la visualizzazione di noduli pericardici, mentre sicuramente è fondamentale per l’evidenziazione del versamento pericardico e l’eventuale tamponamento cardiaco. La visualizzazione di noduli pericardici può indirizzare nella formulazione di un sospetto diagnostico, tuttavia non è sufficiente per emettere una diagnosi di certezza, effettuabile solo mediante esame bioptico del pericardio. L’esame del liquido pericardico può mettere in evidenza la presenza di cellule mesoteliali, ma non è un esame che può permettere la differenziazione di uno stato neoplastico da uno stato infiammatorio/reattivo. Il trattamento del mesotelioma prevede la pericardiectomia associata a chemioterapia. Foto 1 - Cuore con versamento pericardico in un cane Come viene effettuata la diagnosi delle neoplasie cardiache? Come per tutte le malattie, il primo step importantissimo è la visita clinica del nostro animale. I tumori cardiaci possono causare differenti segni clinici in base alla loro localizzazione anatomica. Il reperto più frequente è il versamento pericardico, che spesso esita in un tamponamento cardiaco con i segni clinici associati, altrimenti possiamo avere segni riferibili ad insufficienza cardiaca congestizia o ridotta gittata cardiaca. Le neoplasie che si sviluppano nello spessore del muscolo cardiaco possono causare alterazioni della contrattilità e possono essere presenti, in tutti i casi, delle aritmie. I sintomi clinici che possono essere riferibili a neoplasie cardiache sono sincopi (quindi svenimenti del cane, con o senza perdita di urina, ma sempre in assenza di sintomi nelle fasi immediatamente pre e post l’evento) e debolezza, collasso acuto, dovuto ad esempio ad un’emorragia massiva per rottura della neoplasia, soprattutto in presenza di emangiosarcoma. Bisogna però considerare che non sempre sono presenti sintomi clinici, soprattutto se la neoformazione è di piccole dimensioni. In caso di masse che si estendono nel mediastino anteriore, il Medico Veterinario potrà riscontrare, alla visita clinica, l’assenza di rumori respiratori all’auscultazione ed un certo grado di ottusità alla percussione del torace. L’esame radiografico del torace in duplice proiezione è sicuramente uno dei primi esami che verrà proposto dal Medico Veterinario. Negli animali con versamento pericardio le radiografie del torace potranno mettere in evidenza una silhouette cardiaca aumentata o di forma globosa, in alcuni casi visualizzare aree compatibili con metastasi nel parenchima polmonare o riscontrare versamento pleurico o alterazioni del parenchima e della vascolarizzazione dei polmoni. L’esame elettrocardiografico potrà essere normale o mostrare delle alterazioni del tracciato o aritmie di vario grado e tipologia. L’esame ecocardiografico è l’esame di elezione per la diagnosi dei tumori cardiaci. L’ecocardiografia bidimensionale e tridimensionale, quando disponibile, fornisce importanti informazioni sulle dimensioni, localizzazione, estensione della massa neoplastica e sul tipo di base d’impianto. Queste rappresentano tutte informazioni fondamentali per valutare la possibilità di un approccio chirurgico. La possibilità di emettere una diagnosi di certezza del tipo di neoplasia cardiaca avviene anche attraverso l’esecuzione di un esame citologico/bioptico della neoformazione, mediante metodica ecoguidata, valutando attentamente per ogni singolo caso rischi/benefici. In letteratura è stata descritta la possibilità di eseguire un esame bioptico di neoplasie intracardiache mediante cateterismo cardiaco. Foto 2 - esempio di neoformazione cardiaca di piccole dimensioniFoto 3 - esempio di neoformazione cardiaca di grandi dimensioni Esiste una terapia per i tumori cardiaci? Nei cani che presentano tamponamento cardiaco è possibile, dopo attenta valutazione del Medico Veterinario, effettuare un drenaggio (quindi un’aspirazione) del versamento pericardico, mediante guida ecografica. Il detamponamento cardiaco non è una procedura scevra da rischi e sarà il Medico Veterinario, sulla base del quadro clinico, a valutare e spiegare al proprieario i rischi ed i benefici. Una volta effettuata l’aspirazione del liquido, parte di esso verrà anche sottoposto ad esame citologico per averne quante più informazioni possibili. Questa procedura è ovviamente una procedura palliativa, che serve a ridurre la compressione esercitata dal liquido nel sacco pericardico sul cuore, ma in base alla neoplasia sottostante il versamento si potrà riformare, con tempistiche e velocità differenti. A seconda della localizzazione e dell’invasività della neoplasia è possibile attuare una resezione chirurgica sia delle masse dell’atrio e dell’orecchietta di destra, sia delle neoformazioni della base del cuore. L’intervento chirurgico può essere effettuato a cuore battente oppure con la tecnica del blocco del flusso cavale, scelta che verrà effettuata dal cardiochirurgo valutando il caso. Nel caso in cui, dalle indagini diagnostiche, la neoplasia risulti non approcciabile chirurgicamente, sarà possibile effettuare una biopsia/citologia che potrà dare importanti informazioni prognostiche ed anche necessarie per instaurare un protocollo terapeutico adeguato. Nel caso dei chemodectomi non asportabili, si potrà decidere di effettuare una pericardiectomia parziale; si tratta di una procedura palliativa, utile nei casi di versamento pericardico ricorrente, da affiancare sempre ad un’adeguata chemioterapia. La sopravvivenza media dei soggetti trattati con la sola terapia medica è riportata essere di 129 giorni, contro i 661 giorni di quelli trattati con la pericardiectomia associata. Va ricordato infine che, in corso di neoplasie cardiache, per le quali non si può intervenire chirurgicamente, nel caso comprimano grossi vasi, potrebbe essere possibile posizionare degli stent, in modo da ritardare o ridurre la sintomatologia clinica e migliorare la prognosi del paziente. “Med. Vet., Med Vet, GPCert in Cardiologia - (Cardiologia)”Dr.ssa Marta ClarettiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

Cos’è l’otocariasi? L’otoacariasi, conosciuta anche come rogna auricolare o rogna otodettica, è una malattia parassitaria del condotto uditivo esterno sostenuta dall’acaro Otodectes cynotys. La malattia può interessare il cane e il gatto in cui è responsabile di più del 50% delle otiti esterne riscontrate in questa specie. L’otoacarisi è contagiosa? L’otocariasi è estremamente contagiosa e la trasmissione avviene principalmente tramite contatto diretto da soggetti infestati come frequente è il passaggio da un orecchio all’altro dello stesso animale. La parassitosi interessa gattini e animali adulti ma i gatti giovani sembrano essere più sensibili. E’ possibile un contagio temporaneo nell’uomo caratterizzato da lesioni papulari prevalentemente localizzate sul tronco e sulle braccia mentre estremamente rara è la comparsa di otite parassitaria. Fig.1: Otite con cerume dal caratteristico aspetto a “fondo del caffè” in un gatto con otoacariasi Come si manifesta l’otocariasi? L’infestazione è responsabile dell’insorgenza di otite eritematosa-ceruminosa pruriginosa, quasi sempre bilaterale, caratterizzata da abbondante cerume secco, bruno nerastro che ricorda l’aspetto del “fondo del caffè”. L’instaurarsi di fenomeni di ipersensibilità è responsabile dell’intenso prurito presente in molti soggetti, la cui intensità non è proporzionale al numero di acari presenti nel condotto uditivo. In alcuni soggetti, viceversa, è possibile evidenziare grandi quantità di acari nel condotto uditivo esterno in assenza di prurito e questo potrebbe essere spiegato dall’assenza di reazioni di ipersensensibilità. Sono possibili infezioni secondarie da batteri e/o lieviti. L’intensità del prurito è responsabile della comparsa di lesioni periauricolari da auto traumatismo (alopecia, erosioni, ulcere, croste), otoematomi e lesioni anche su testa, faccia e collo. Sono possibili anche lesioni cutanee extra auricolari in quanto Otodectes può abbandonare il condotto uditivo determinando lesioni cutanee in altre aree corporee (“acari ectopici”). Fig.2: Lesioni erosivo-ulcerative autoindotte in un gatto con otoacariasiFig. 3 - Otoematoma in un gatto con otoacariasi Come si fa la diagnosi di otoacariasi? La diagnosi di otoacariasi si effettua osservando il parassita o le sue uova al microscopio. La tecnica d’elezione per la ricerca di Otodectes è l’osservazione microscopica del materiale presente nel condotto uditivo esterno campionato dal medico veterinario mediante un tampone auricolare. I campioni devono essere prelevati prima di aver applicato prodotti ceruminolitici o di aver eseguito la pulizia auricolare. Per aumentare la sensibilità dell’esame è consigliabile eseguire diversi prelievi raccogliendo il materiale anche nel tratto orizzontale del condotto utilizzando il cono dell’otoscopio come guida per l’introduzione del tampone. Fig.4 - Esame microscopico del cerume raccolto mediante tampone auricolare in un gatto con otoacariasi.Come si tratta l’otoacarisi? Il trattamento dell’otoacariasi che il Medico Veterinario sceglierà si potrà basare sull’utilizzo di molecole ad attività acaricida, sia topiche che sistemiche. Prima di iniziare la terapia antiparassitaria specifica è consigliabile eseguire un lavaggio auricolare che permette di rimuovere meccanicamente un gran numero di parassiti nonché l’eccesso di cerume indotto dalla loro presenza. In Italia sono disponibili molecole, ad uso topico e sistemico, registrate per il trattamento dell’otoacariasi canina e felina. La terapia sistemica presenta dei vantaggi rispetto alla terapia topica. La facilità di somministrazione garantisce un livello superiore di compliance che si traduce in una maggior continuità nella terapia. L’attività sistemica è, inoltre, efficace nei confronti di eventuali localizzazioni ectopiche da parte di Otodectes. Al di là del trattamento scelto, tutti gli animali a contatto con quello malato devono essere sottoposti a terapia a causa dell’estrema contagiosità della malattia nonché per la possibile presenza di portatori asintomatici.“Medico Veterinario - (Dermatologia, Allergologia, Otologia veterinaria e Parassitologia cutanea).”Dr. Federico LeoneAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

La stenosi della valvola polmonare (SP), ovvero della valvola che si trova tra il ventricolo destro e l’arteria polmonare (il vaso che permette il passaggio di sangue ai polmoni per essere ossigenato) è uno dei difetti cardiaci congeniti, quindi presente sin dalla nascita, più comuni nel cane. Nella maggior parte dei casi si presenta come patologia congenita isolata, a volte può essere associata ad altre anomalie, quali la persistenza del dotto arterioso di Botallo, il difetto interatriale, il difetto interventricolare, o fa parte del complesso malformativo della Tetralogia di Fallot. Soprattutto nel Boxer la stenosi della valvola polmonare si può trovare associata a gravi forme di stenosi subaortica. Le razze in cui la stenosi della valvola polmonare (SP) è riscontrata più frequentemente sono il Bulldog Francese, Bulldog Inglese, Boxer, Pinscher, West Highland White Terrier, American Stafforshire, Cavalier King Charles Spaniel e Cocker. Come si classificano i soggetti affetti da stenosi polmonare? La stenosi polmonare viene classificata sulla base dell’anatomia e della gravità dell’ostruzione. Anatomicamente viene distinto un tipo valvolare A e B, una stenosi sottovalvolare e sopravalvolare. Le forme A e B sono le più comuni ed a volte alcune delle caratteristiche distintive di questi due morfotipi possono coesistere nello stesso soggetto, ed in questi casi si parla di stenosi di tipo misto. Dal punto di vista anatomico quello che contraddistingue la SP tipo A, rispetto alla B, è l’annulus di dimensioni normali e la valvola è caratterizzata da un ispessimento con fusione dei lembi valvolari, che si comportano come un diaframma unico. Nella SP tipo B invece l’annulus si presenta di dimensioni inferiori rispetto alla norma. La stenosi sopravalvolare, rara nel cane, riportata soprattutto in Bulldog Inglesi e Francesi, è caratterizzata dal restringimento dell’arteria polmonare principale o delle sue porzioni distali. Una forma di questa anomalia è quando l’arteria polmonare assume un aspetto cosiddetto a clessidra. Solitamente questa morfologia corrisponde a stenosi molto gravi, con un maggiore rischio operatorio e deve essere attentamente valutata prima di sottoporre il paziente a qualsiasi procedura. Altre forme ancora più rare sono rappresentate dall’ipoplasia dei rami arteriosi polmonari. Per la diagnosi corretta di questi casi particolari è fondamentale, oltre l’esame ecocardiografico, uno studio angiografico selettivo. Un tipo di stenosi sottovalvolare è quello che ritroviamo nell’anomalia congenita del ventricolo destro doppia camera, in cui è presente una membrana fibromuscolare che divide il ventricolo destro in due camere, una ad alta ed una a bassa pressione. In questa membrana sono solitamente presenti degli osti, delle fessurazioni, che consentono il passaggio di sangue a pressioni elevate. Infine sono presenti nel cane delle anomalie, sia di insorgenza che del decorso, delle arterie coronariche, che possono portare ad un restringimento dell’annulus polmonare. Il tipo più frequente di anomalia coronarica è il tipo R2A, frequente nei Bulldog Inglesi. La presenza di questa anomalia coronarica rappresenta sempre una controindicazione alla procedura di valvuloplastica polmonare, in quanto in questi pazienti l’intervento potrebbe essere mortale poiché la dilatazione del pallone comporterebbe un trauma compressivo sul vaso coronario anomalo, con conseguente ischemia e arresto cardiaco. È quindi di fondamentale importanza effettuare preventivamente uno studio approfondito della morfologia coronarica, qualora si sospetti un’anomalia di questo tipo, attraverso l’ecografia transtoracica tridimensionale, transesofagea ed uno studio angiografico. La gravità dell’ostruzione del flusso ematico in arteria polmonare si basa sulla misura del gradiente pressorio, ed in base a questo possiamo distinguere una stenosi polmonare lieve, moderata e severa. Fig. 1 - Lo studio Doppler del flusso in arteria polmonare evidenzia un flusso anterogrado a velocità elevata, compatibile con la stenosi evidenziata precedentemente all’esame bidimensionale della valvola, in associazione ad un flusso retrogrado riferibile alla quota di insufficienza valvolare. Quali sono i sintomi di un cane affetto da stenosi polmonare? I soggetti affetti da stenosi della polmonare sono, per lo meno in età giovanile, nella maggior parte asintomatici. Alla visita clinica dei pazienti con SP è possibile ritrovare un soffio cardiaco, localizzato sul focolaio di auscultazione polmonare. La comparsa di una sintomatologia clinica, caratterizzata da facile affaticabilità e crisi sincopali legate allo sforzo (con rischio di morte improvvisa), è spesso correlata all’aggravarsi della patologia. Il quadro sintomatologico legato ad insufficienza cardiaca destra si riscontra negli stadi avanzati della patologia e si può manifestare con epatomegalia (aumento delle dimensioni epatiche da stasi ematica), ascite, ovvero accumulo di liquido libero in cavità addominale, e turgore delle vene giugulari. I soggetti che sviluppano insufficienza cardiaca destra presentano una sopravvivenza media di 12 mesi, la quale è direttamente e positivamente correlata all’età della diagnosi. Quali sono le indicazioni terapeutiche? Un cane con SP lieve (gradiente transvalvolare polmonare inferiore a 50 mm Hg) ha un’aspettativa di vita normale e tendenzialmente rimarrà asintomatico nel corso degli anni. Qualora compaia la sintomatologia clinica o si verifichino eventuali modifiche morfologiche, anche in questi soggetti invece potrà essere indicata la procedura di valvuloplastica polmonare. La valvuloplastica polmonare (VPP) è una tecnica mininvasiva di cardiologia interventistica, introdotta in Italia in ambito veterinario nel 1992, che prevede un approccio tramite vena femorale o vena giugulare. Attraverso uno di questi vasi, selezionato dal cardiochirurgo a seconda del caso, viene introdotto un catetere con pallone, necessario per la dilatazione della valvola stenotica, che verrà spinto fino a livello di annulus polmonare. Una volta posizionato correttamente, il pallone viene gonfiato per “rompere” la fusione dei lembi valvolari, responsabile della stenosi. La scelta delle dimensioni del pallone da valvuloplastica richiede un accurato studio morfologico sia in fase pre operatoria con l’ecografia transtoracica (TTE) bidimensionale e tridimensionale, sia in fase perioperatoria mediante ecografia transesofagea (TEE), bidimensionale e tridimensionale, e la fluoroscopia (questa è una tecnica radiologica che permette di ottenere immagini radiografiche in tempo reale). È proprio l’utilizzo combinato di tali metodiche che consente di ottenere una maggiore sicurezza ed efficacia nelle procedure interventistiche. L’utilizzo della TEE consente una valutazione più esaustiva della morfologia valvolare e dell’area valvolare, rispetto all’ecografia transtoracica, oltre che uno studio adeguato dell’anatomia coronarica in fase preoperatoria/intraoperatoria e si dimostra uno strumento di monitoraggio molto utile durante la procedura di valvuloplastica. La valvuloplastica polmonare (VPP) è indicata, secondo le evidenze scientifiche, nei pazienti che presentano un gradiente transvalvolare superiore a 60 mmHg; infatti uno studio retrospettivo ha evidenziato come i cani con gradiente transvalvolare polmonare maggiore di 60 mmHg, non sottoposti a procedura di VPP, presentano un rischio maggiore di morte per causa cardiaca. I soggetti con gradiente inferiore sono da valutare singolarmente. Il tipo di stenosi e la relativa anatomia rappresenta un altro elemento importante nella selezione del paziente da sottoporre a VPP. La SP di tipo A presenta la morfologia più favorevole, in quanto caratterizzata dalla sola fusione dei lembi della valvola polmonare. Viene considerato un esito positivo della procedura una riduzione del gradiente di flusso anterogrado transvalvolare uguale o maggiore al 50 % del valore gradiente di partenza Nei cani con SP di tipo B, il grado di ipoplasia dell’annulus ed il grado di fusione tra i lembi presenti sono le caratteristiche della valvola che più influenzano i risultati della VPP. In molti casi di SP di tipo B, la parziale riduzione del gradiente ottenuto è sufficiente a ridurre il rischio di morte improvvisa o di scompenso cardiaco destro, garantendo una buona aspettativa di vita. In ultimo, nella valutazione di un paziente da sottoporre a procedura di valvuloplastica polmonare (VPP) bisogna considerare il peso e le dimensioni del cane stesso; in cani di peso inferiore ai 2 Kg l’approccio vascolare può infatti essere particolarmente complesso o non eseguibile (il cut-off è determinato dalle dimensioni del vaso più che dai Kg del soggetto, pur essendo questi dati ovviamente interconnessi). Quali sono i rischi di una procedura di valvuloplastica polmonare? Le complicazioni gravi in corso di valvuloplastica polmonare (VPP) sono estremamente rare, tra queste si segnalano le aritmie fatali e la perforazione cardiaca e/o vascolare. Bisogna sottolineare che la perforazione cardiaca può esitare in emorragie autolimitanti, grazie allo spessore del muscolo cardiaco, che tende a chiudere le soluzioni di continuo, ma se la perforazione avviene a livello di atrio destro o dell’arteria polmonare può richiedere interventi di toracotomia d’urgenza per arrestare l’emorragia. Durante la procedura si possono verificare aritmie secondarie al passaggio di guide e cateteri, tuttavia raramente esse presentano caratteri di malignità o devono essere considerate rischiose per la vita del paziente. Una complicanza che deve essere considerata è il cosiddetto “infundibulo destro suicida”. In seguito alla VPP difatti, in seguito ad una riduzione importante ed improvvisa dell’ostruzione si verifica una caduta della tensione parietale tale da generare un movimento eccessivo della parete ventricolare, che può ostruire in modo più o meno severo la cavità cardiaca. Tra le complicanze a lungo termine della procedura di valvuloplastica polmonare (VPP) si segnalano il rielevarsi del gradiente transvalvolare polmonare che, dopo un intervento considerato efficace, può aumentare nuovamente, riaggravando il quadro cardiologico.Anche in questi casi una seconda procedura di valvuloplastica polmonare (VPP) è stata dimostrata efficace e non presenta rischi maggiori. “Med. Vet., Med Vet, GPCert in Cardiologia - (Cardiologia)”Dr.ssa Marta ClarettiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

Conoscere il comportamento biologico delle zecche, la loro modalità di trasmissione di patogeni e le caratteristiche dei presidi antiparassitari disponibili permette di proteggere al meglio cane e gatto dalle malattie da loro trasmesse. Per proteggere i nostri cani dalle zecche e dalle malattie da loro trasmesse è molto importante conoscerne gli aspetti biologici, l’azione patogena (diretta e indiretta) ma anche le caratteristiche dei presidi farmacologici ad azione ectoparassiticida. Le zecche, un pericolo tutto l’anno Le zecche vengono spesse assimilate alle pulci ma questi 2 tipi di parassiti differiscono notevolmente e sono accomunati solo dal fatto di essere “parassiti primari ematofagi e vettori di altre patologie”. Le zecche infatti non sono insetti ma aracnidi (dotati di 4 paia di zampe, tranne che allo stadio larvale) ematofagi e le loro dimensioni, a seconda dello stadio biologico e della specie, variano da qualche millimetro a pochi centimetri (quanto una nocciola) nel caso delle femmine adulte ingorgate di sangue. Dopo l’accoppiamento, che avviene quasi sempre sull’animale, la femmina si stacca per deporre le uova sul terreno (circa 3.000 uova nelle 24 ore) e quindi morire. Dall’uovo, in media dopo due settimane, fuoriesce una larva che, per poter effettuare la muta e passare agli stadi successivi (ninfa e adulto), deve necessariamente effettuare un pasto di sangue. La maggior parte delle zecche vive in ambienti in cui vi sono condizioni climatiche ottimali e ospiti da parassitare. La temperatura è il fattore che maggiormente influenza la loro presenza, e la loro attività si concentra dunque nei mesi più caldi, pur non arrestandosi anche nei mesi freddi, con due tipici picchi uno primaverile e uno autunnale. Nonostante i proprietari di cani pensino che la presenza delle zecche sia stagionale, il rischio per questi parassiti rimane comunque presente tutto l’anno. A conferma della non stagionalità delle zecche, un recente survey, che ha coinvolto 64 Province italiane e 153 strutture veterinarie ha evidenziato come il 45,7% dei cani che afferiscono agli ambulatori veterinari siano infestati da zecche e alcune specie, come Ixodes ricinus, siano presenti e attive tutto l’anno anche nelle Regioni del Nord Italia. La “zecca dei boschi”, Ixodes ricinus, vive in ambienti ricchi di vegetazione ed è vettore di importanti malattie degli animali (Ehrlichiosi, Anaplasmosi) e dell’uomo (Borreliosi di Lyme). Di solito le infestazioni da I. ricinus riguardano cani e gatti che frequentano quindi aree boschive o comunque ricche di vegetazione. Si tratta infatti di una zecca “da attesa”: che rimane nascosta nell’erba e tra le piante, in attesa di salire e attaccare l’ospite. La “zecca tipica del cane”, Rhipicephalus sanguineus, può vivere invece nei pressi delle abitazioni (specialmente nelle crepe e nelle fessure dei pavimenti), in climi anche asciutti o aridi, nelle cucce o nelle gabbie degli animali sopravvivendo anche per mesi senza nutrirsi e a basse temperature; motivo per il quale può essere presente tutto l’anno. Questa zecca insegue attivamente l’ospite e tende ad aggredirlo sugli arti, difatti è di comune ritrovamento soprattutto a livello degli spazi interdigitali. In alcuni ambienti, come i canili, questa zecca può essere presente con densità elevate causando vere e proprie infestazioni massive con rischio di gravissime anemie. È bene ricordare che nel cane e nel gatto ma anche nell’uomo la zecca o mentre aggredisce l’ospite e compie il pasto di sangue non induce nessuna sensazione di fastidio e pertanto può svolgere la sua azione passando completamente inosservata. Anche R. sanguineus ha rilevanza sanitaria sia perché diffusa su tutto il territorio italiano, in particolar modo gli ambienti antropizzati e urbanizzati, sia perché vettore di malattie come Babesiosi o Rickettsiosi. Ixodes hexagonus è meno frequente delle precedenti sebbene sia diffusa in tutto il territorio italiano. I ricci ne sono spesso infestati e, frequentando orti o giardini, possono disperdere queste zecche favorendo l’infestazione di cani e gatti. Azione patogena La principale azione patogena diretta delle zecche è l’ematofagia. Il pasto di sangue può essere suddiviso in due fasi: una lenta e una rapida. La prima dura circa 24 ore, durante la quale la zecca organizza gli organi per il pasto e assume quantità ridotte di sangue. Nella seconda fase, quella rapida, avviene la parte più consistente della suzione di sangue e anche il rigurgito. Le zecche trattengono infatti la parte corpuscolata del sangue e rigurgitano la parte liquida nel sangue dell’ospite per poter continuare il pasto. Nel caso in cui la zecca sia infetta, il rigurgito comporta la trasmissione di agenti patogeni, nel cane (Ehrlichia, Anaplasma, Babesia) ma anche nell’uomo che sia parassitato da una zecca (Rickettsiosi, Malattia di Lyme). Alcune specie, come R. sanguineus e I. Ricinus, sono caratterizzate dal fenomeno del “co-feeding”, ovvero l’aggregazione di molte zecche, spesso di differente stadio biologico, in un’unica regione anatomica dell’ospite per compiere il pasto di sangue in una vera e propria “pozza”. Per le zecche, il “co-feeding” facilita la suzione di sangue (sia fase lenta sia rapida) e può ridurre la fase lenta fino ad 8 ore, riducendo quindi il lasso di tempo necessario alla zecca per trasmettere patogeni. Fig. 1 - zecca femmina adulta ingorgata di sangue dopo il pasto.Le caratteristiche dei farmaci ectoparassiticidi Le principali caratteristiche dei farmaci antiparassitari da considerare nella loro scelta sono: azione (locale o sistemica), spettro, effetto anti-feeding (capacità di impedire il morso), speed of kill (tempo necessario per uccidere gli ectoparassiti che sono saliti sull’ospite), onset of activity (tempo tra somministrazione e inizio dell’effetto sugli ectoparassiti già presenti sull’animale) ed effetto residuale (durata dell’effetto). I farmaci antiparassitari ad azione locale (in formulazione spot on, collari e spray) annoverano tra i vantaggi quello di non interagire con altri farmaci assunti dall’animale e la possibilità di agire per contatto. Tra gli svantaggi, bisogna invece considerare la possibile copertura incompleta di alcune aree corporee dell’animale, come le zampe, e il fatto che bagni e lavaggi diminuiscono la loro efficacia. I farmaci antiparassitari ad azione sistemica (in formulazione spot on o per os) consentono invece una copertura di tutte le aree corporee dell’animale e permangono efficaci nonostante lavaggi intensi o bagni; tuttavia, vi è la possibilità che interagiscano con altri farmaci. Per quanto concerne le zecche il farmaco ideale è quello in grado di determinare la morte della zecca entro 8 ore dal momento in cui abbia iniziato il pasto di sangue bloccando quindi virtualmente la possibile trasmissione di patogeni che avviene, come detto, con il rigurgito della zecca stessa.Come proteggere al meglio noi ed i nostri amici animali ? Ecco alcuni utili consigli Cane/Gatto Utilizzare un farmaco attivo nei confronti delle zecche 12 mesi l’anno Ispezionare cute e mantello dopo ogni passeggiata soprattutto a livello di spazi interdigitali ascelle, collo, testa (zone peri auricolari) Nel caso si trovasse una zecca con una pinza sottile o con le dita (mano provvista di guanto) afferrarla il più vicino possibile alla cute (vicino al rostro) e staccarla con delicata trazione avendo cura di non schiacciarla. L’eventuale permanenza del rostro nel derma non costituisce un problema potendo causare solo una reazione locale a risoluzione spontanea Evitare assolutamente di cospargere la zecca con sostanze (alcool, olio) o farmaci antiparassitari prima di asportarla perché ciò favorisce il rigurgito agonico della zecca stessa e l’immediata trasmissione di patogeni Dopo aver rimosso la zecca conservarla in una piccola provetta contenente alcool non denaturato 95° (alcool ad uso alimentare) perché, in caso di comparsa di sintomi ciò rende possibile la ricerca di eventuali patogeni responsabili direttamente sulla zecca stessa Uomo Utilizzare stivali o scarpe che coprano caviglie e parte della gamba durante le passeggiate negli ambienti boschivi, specie se frequentati da ungulati selvatici (cervi e caprioli) per il rischio potenziale di trasmissione di malattia di Lyme Ispezionare tutta la superficie corporea durante la doccia (ricordiamo che il morso della zecca non induce prurito o dolore) al termine della passeggiata e nel caso si reperisca una zecca rimuoverla con le modalità descritte nel cane, avendo cura di conservarla e avvisando successivamente il Medico o rivolgendosi a un reparto Ospedaliero per la cura delle Malattie infettive Fig. 2 - con una pinza sottile o con le dita (mano provvista di guanto) afferre la zecca il più vicino possibile alla cute (vicino al rostro) e staccarla con delicata trazione avendo cura di non schiacciarla. L'immagine in Fig. 1 è gentilmente concessa dall'Autore. “DVM, Specialista in Clinica dei Piccoli Animali, Diplomato EVPC, EBVS® - European Veterinary Specialist in Parasitology”.Dr. Luigi VencoAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

La stenosi aortica nel cane è una patologia cardiaca dell’efflusso ventricolare sinistro, quindi di quella porzione cardiaca che porta il sangue dal ventricolo sinistro all’aorta, per poi essere distribuito a tutto l’organismo. Come viene classificata la stenosi aortica? A seconda della localizzazione anatomica della lesione possiamo distinguere una stenosi sottovalvolare, chiamata anche stenosi subaortica (SAS), valvolare (solitamente presente come patologia acquisita, quindi non presente al momento della nascita) e sopravalvolare. La forma sopravalvolare è estremamente rara nel cane. La stenosi aortica sottovalvolare, o subvalvolare (subaortic stenosis, SAS) nel cane è una cardiopatia congenita, ovvero presente sin dalla nascita, ed è la forma più frequente in medicina veterinaria, soprattutto nei cani di grossa taglia. Le razze più predisposte sono il Golden Retriever, Terranova, Dogue de Bordeaux, Rottweiler, Boxer. Grazie alla selezione genetica eseguita dagli allevatori, mediante esami ecocardiografici di screening, l’incidenza della stenosi sottovalvolare nel Boxer è diminuita notevolmente. La stenosi subaortica nel cane nonostante sia inclusa tra le cardiopatie congenite ereditarie, può essere considerata anche una patologia acquisita in quanto può capitare che l’ostruzione all’efflusso (solitamente sotto forma di anello fibroso subito sotto l’apparato valvolare) non sia visibile in soggetti molto giovani; inoltre alcune caratteristiche anatomiche (tra cui un annulus aortico di piccole dimensioni ed un angolo aorto-settale ridotto) e genetiche possono predisporre allo sviluppo della patologia dopo la nascita. La stenosi aortica nel cane può inoltre essere classificata in diversi gradi di severità, sulla base dello studio Doppler del gradiente di picco pressorio aortico, in lieve, moderata e grave. Quali sono le modificazioni cardiache in un cane affetto da stenosi aortica? A prescindere dalla localizzazione della stenosi, la presenza di un’ostruzione a livello di efflusso sinistro determina un aumento delle resistenze, e quindi un maggior stress a cui è sottoposto il muscolo cardiaco, il quale risponde con una ipertrofia (ovvero un aumento di volume, inteso come spessore), inizialmente compensatoria. Questa ipertrofia è considerata compensatoria perché funzionale al mantenere un’adeguata attività cardiaca, tuttavia essa può diventare inadeguata quando sproporzionata, ovvero quando è essa stessa causa di ostruzione al passaggio di sangue verso l’aorta, riducendo quindi l’attività di “riempimento e svuotamento” cardiaco. Questa condizione può inoltre esitare in un ingrandimento atriale (ovvero della camera cardiaca a monte), quando il ventricolo ipertrofico non è più in grado di “accettare” il normale volume ematico, con condizioni pressorie che possono portare anche verso lo scompenso cardiaco. Con l’esercizio fisico il soggetto può andare incontro a sincopi causate da un incremento del gradiente pressorio, ovvero della velocità del flusso attraverso la lesione stenotica, fino a morte improvvisa, che potrebbe anche essere legata all’instaurarsi di eventi aritmici. Come posso sapere se il mio cane ha una stenosi aortica? Nella maggior parte dei casi, i cani affetti da stenosi aortica non presentano alcuna sintomatologia clinica. Per tale motivo risultano di fondamentale importanza la visita clinica del proprio Medico Veterinario e tutti quegli esami di screening volti ad indagare l’eventuale presenza di una cardiopatia congenita. Durante la visita il Medico Veterinario potrà infatti auscultare un soffio cardiaco, di diversa entità (l’entità del soffio non è indicativa della severità della malattia cardiaca in atto), sul focolaio aortico, nell’emitorace sinistro. In seguito a questo riscontro può essere proposto un esame elettrocardiografico, volto ad indagare la presenza di disturbi del ritmo cardiaco. Nei cani affetti da stenosi subaortica o stenosi aortica valvolare si possono infatti verificare delle extrasistoli ventricolari, isolate od organizzate, fino a raffiche di tachicardia ventricolare. In caso di riscontro di tali aritmie, sarà indicato successivamente eseguire un esame Holter per lo studio del ritmo cardiaco nelle 24 ore. Anche in presenza di un ritmo sinusale, quindi un ritmo cardiaco normale, l’esame elettrocardiografico ci può fornire indicazioni su eventuali ingrandimenti camerali cardiaci. L’esame radiografico del torace potrà essere completamente normale, nelle forme lievi-moderate, oppure presentare i segni riferibili a cardiomegalia ed a dilatazione post-stenotica aortica. Sicuramente l’esame d’elezione per la diagnosi di questa cardiopatia congenita è l’esame ecocardiografico, che ci permette di studiare non solamente l’efflusso sinistro, quindi di confermare/escludere la patologia, ma anche di valutarne tutti gli effetti secondari in termini di rimodellamento cardiaco (Fig. 1) Tramite tale metodica inoltre, i soggetti affetti da stenosi subaortica (SAS) verranno a loro volta suddivisi nei 3 gruppi di Pule e Patterson, sulla base del tipo di lesione sottovalvolare (da piccoli noduli nel tipo 1 ad un anello fibroso nel tipo 2, fino ad arrivare ad un’ostruzione tipo “tunnel” lungo tutto il tratto di efflusso, nel tipo 3). Fig.1 - Esame ecocardiografico in cane con Stenosi aortica associata ad insufficienza aortica. Quale è la terapia per i cani affetti da stenosi aortica? Per la stenosi di tipo sottovalvolare non è stata ancora dimostrata l’efficacia della procedura interventistica di valvuloplastica aortica, così come degli interventi di cardiochirurgia. La terapia di elezione resta quindi quella medica, con somministrazione di β- bloccanti. Questa categoria di farmaci ha lo scopo di prevenire eventi sincopali, intolleranza all’esercizio e morte improvvisa. I β-bloccanti, infatti, riducono la frequenza cardiaca e la contrattilità cardiaca, prolungando il tempo di riempimento cardiaco. In letteratura ci sono degli studi che tuttavia non ne avvalorano tali effetti. Per le forme di stenosi aortica valvolare moderata-grave, esattamente come in medicina umana, l’indicazione terapeutica è la procedura interventistica di valvuloplastica aortica. La procedura di valvuloplastica aortica La valvuloplastica aortica è una tecnica mininvasiva di cardiologia interventistica, applicata in medicina veterinaria per la prima volta nel 1993. La procedura viene eseguita mediante il posizionamento di un catetere con pallone, necessario per la dilatazione della valvola stenotica, a livello di annulus aortico. Una volta collocato nella giusta posizione il pallone viene gonfiato per eliminare la fusione dei lembi valvolari responsabili della stenosi. La scelta delle dimensioni del pallone da valvuloplastica richiede un accurato studio morfologico sia in fase preoperatoria con l’ecografia transtoracica bidimensionale e tridimensionale, sia in fase perioperatoria mediante l’ecografia transesofagea, anch’essa bidimensionale e tridimensionale, e l’angiografia selettiva eseguita con controllo fluoroscopico (questa è una tecnica che permette di ottenere immagini radiografiche in tempo reale ed in continuo). La principale difficoltà di questo tipo di intervento è quella di garantire una buona stabilità al pallone durante la fase di gonfiaggio; questo si ottiene mediante l’utilizzo di cateteri eletrostimolatori, i quali inducono un’accelerazione del ritmo cardiaco fino a 220-240 battiti/minuto. L’insufficienza valvolare che si viene a creare in seguito alla procedura, con un’adeguata scelta delle dimensioni del pallone, solitamente non è mai tale da determinare conseguenze rilevanti. Aritmie fatali e la perforazione cardiaca e/o vascolare sono le rare complicazioni gravi descritte in seguito a questa procedura interventistica. Un eccessivo movimento del pallone durante la fase di gonfiaggio potrebbe portare, oltre a una riduzione nell’efficacia della procedura, a un danneggiamento dei lembi valvolari, causando quindi un’insufficienza valvolare severa residua. Durante la procedura si possono verificare aritmie per stimolazione meccanica diretta da parte del passaggio di guide o cateteri, ma raramente queste presentano caratteri di malignità o devono essere considerate rischiose per la vita del paziente. Tra le complicanze a lungo termine della procedura di valvuloplastica aortica si segnalano l’elevarsi del gradiente transvalvolare aortico, anche dopo un intervento considerato efficace. Qual è la prognosi di un cane affetto da stenosi aortica? I cani affetti da stenosi aortica/subaortica lieve sono frequentemente asintomatici ed hanno una qualità ed aspettativa di vita normale. Nelle forme moderate-gravi i quadri possono essere estremamente variabili. Parlando di sintomatologia clinica, questi cani possono essere colpiti da facile affaticabilità, eventi sincopali fino ad andare incontro a morte improvvisa. Proprio in virtù di questa estrema variabilità ed in considerazione dell’esito, anche drammatico, che può avere questa cardiopatia congenita (così come molte altre), si raccomanda di sottoporre il proprio animale a visite routinarie dal proprio medico veterinario e di effettuare tutti gli screening cardiologici necessari, soprattutto qualora il proprio cane appartenga ad una razza predisposta geneticamente a cardiopatia.Immagine esame Doppler (Fig. 1) gentilmente concessa dall'autore. “Med. Vet., Med Vet, GPCert in Cardiologia - (Cardiologia)”Dr.ssa Marta ClarettiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

L’obesità è una malattia caratterizzata da un eccesso del grasso corporeo. Questa condizione mette a rischio la salute del cane e del gatto, peggiorandone la qualità della vita, predisponendo allo sviluppo di altre patologie e accorciandone l’aspettativa di vita.Molto spesso questa problematica è sottovalutata dai proprietari e in alcuni stati europei è stato stimato che fino al 40% dei cani e gatti di proprietà siano sovrappeso. È importante, quindi, riconoscere che si tratta di una condizione patologica e che in quanto tale, deve essere trattata. COME CAPIRE SE IL PROPRIO CANE E GATTO SONO SOVRAPPESO? La valutazione del grasso corporeo può essere effettuata in diversi modi.Il metodo più semplice, economico e diffuso è la valutazione del body condition score (BCS), una valutazione soggettiva che può essere effettuata dal Medico Veterinario durante la visita clinica, attraverso la palpazione di alcune aree del corpo e un’analisi visiva.Il body condition score (BCS) permette di classificare in una scala da 1 a 9 la condizione clinica del cane e del gatto, identificando come peso ideale il valore di 5.Cani e gatti con un BCS superiore a 6 sono considerati sovrappeso, mentre valori di BCS superiori a 8 identificano una condizione di obesità.Esistono differenze in base alla razza, soprattutto nel cane, quando si deve considerare il peso ideale e una condizione di obesità. Ad esempio, un cane di razza Pastore Tedesco avrà ovviamente un peso corporeo maggiore di un cane di razza Beagle, pertanto risulta importante valutare il peso ideale del proprio cane considerando specifici valori di riferimento e affidandosi alla valutazione clinica del Medico Veterinario. QUALI SONO LE CAUSE DELL’OBESITÀ? Alcune razze di cani (es. Labrador retriever, Rottweiler, Yorkshire Terrier, Carlini etc.) e di gatti (razze a pelo lungo, etc.) possono sviluppare più facilmente una condizione di obesità. Cani e gatti di mezza età o anziani che vengono nutriti molte volte al giorno, talvolta con snack fuori pasto o con alimento sempre a disposizione, e che svolgono uno stile di vita sedentario, sono quelli maggiormente predisposti. Spesso lo stile di vita dei proprietari si ripercuote su quello del cane e gatto. Proprietari sovrappeso, con stile di vita sedentario, di età anziana o estremamente iperprotettivi e ansiosi nei confronti del proprio cane e gatto, possono influenzare le abitudini alimentari e lo stile di vita del proprio animale da compagnia, predisponendoli allo sviluppo di obesità. Cani e gatti castrati o sterilizzati sviluppano più facilmente una condizione di obesità; ciò è dovuto al fatto che gli ormoni sessuali (estrogeni nella femmina, androgeni nel maschio), normalmente secreti dalle gonadi, aumentano il consumo di energia corporea (grasso, proteine e carboidrati).Con la castrazione/sterilizzazione, le gonadi vengono rimosse e la produzione degli ormoni sessuali decade determinando un minor consumo di energia e di conseguenza un maggiore accumulo di grasso nell’organismo. ESISTONO MALATTIE O FARMACI CHE POSSONO FAR DIVENTARE IL CANE E GATTO OBESI? In alcuni casi l’obesità può essere un evento che si sviluppa secondariamente ad alcune patologie metaboliche.Un’eccessiva produzione da parte dell’organismo di cortisolo (dovuto alla presenza di una neoplasia) o l’assunzione eccessiva cortisonici può determinare ipercortisolismo (sindrome di Cushing), una patologia piuttosto comune nel cane.In questi casi l’eccesso degli steroidi determina una ridistribuzione del grasso corporeo, dalle estremità del corpo e dal sottocute verso la regione dell’addome. Questi cani mostrano, inoltre, un addome solitamente dilatato, che può accentuare la percezione dell’obesità. Un’altra patologia che predispone allo sviluppo dell’obesità, anch’essa prevalentemente presente nel cane, è l’ipotiroidismo. Questa malattia è caratterizzata da una carenza di ormoni tiroidei, prodotti dalla ghiandola tiroide.Questi ormoni stimolano il metabolismo energetico e aumentano il consumo di energia (grasso, etc.). Quando questi ormoni vengono a mancare, il grasso tende ad accumularsi eccessivamente nell’organismo. Queste particolari patologie ormonali devono essere indagate dal Medico Veterinario e solitamente vengono sospettate in presenza di alcuni segni clinici specifici e di specifiche alterazioni agli esami del sangue (Foto 1). Foto 1 - Una delle possibili conseguenze dell’obesità è l’accumulo di grasso nel sangue (lipemia).La foto mostra due provette di siero (la componente liquida del sangue): in quella a destra si presenta con il caratteristico colore giallo e limpido, in quella a sinistra (freccia) è invece torbido e biancastro (siero lipemico), a causa dell’eccesso di lipidi nel sangue. COSA PUÒ SUCCEDERE AL CANE E AL GATTO QUANDO DIVENTANO OBESI? Nel corso del tempo l’eccessivo accumulo di grasso nell’organismo aumenta il rischio di sviluppare alcune patologie, spesso gravi, e peggiorano la qualità della vita del cane e del gatto. Le patologie che insorgono più frequentemente in pazienti obesi sono:- l’osteoartrite, un’infiammazione delle cartilagini ossee che causa dolore durante la deambulazione;- il diabete mellito, soprattutto nel gatto, una malattia che causa una mancata produzione di insulina e un’incapacità di utilizzare i carboidrati come fonte di energia nei vari tessuti dell’organismo;- malattie del cuore, soprattutto nel cane, determinando lo sviluppo di ipertensione e di fenomeni di trombosi;- malattia renale cronica [collegamento ipertestuale alla pagina del Fatto Veterinario, Procoli F. 2021], una malattia irreversibile spesso associata ad altre varie complicazioni;- anche diversi tipi di tumori, talvolta con comportamento maligno, possono svilupparsi più frequentemente in pazienti che soffrono di obesità. COME SI PUÒ RISOLVERE L’OBESITÀ E TORNARE AD UN PESO NORMALE? Poiché le cause di sviluppo di obesità dipendono da tanti fattori, il Medico Veterinario potrà indicare diverse possibilità terapeutiche, sulla base delle cause scatenanti. Dopo una visita clinica generale e dopo aver indagato le abitudini alimentari e lo stile di vita del cane e del gatto, il Medico Veterinario, per indagare eventuali patologie correlate all’obesità, potrebbe richiedere ulteriori indagini (esami del sangue, valutazioni cardiologiche, etc.), soprattutto nel caso in cui siano presenti specifici segni clinici (aumento del bere e dell’urinare, perdita di pelo, etc.). Viene successivamente definito il peso ideale del singolo cane o gatto, in base alle caratteristiche di razza, programmando un piano personalizzato per permettere la perdita di peso. In questa fase è importante ricordare che la perdita eccessiva o troppo repentina di peso può essere rischiosa per il cane e il gatto: è pertanto importante che il Medico Veterinario effettui dei regolari controlli sull’evoluzione della perdita di peso. Il metodo più comune è quello di intervenire sulle calorie assunte giornalmente con i pasti, prediligendo alimenti con specifiche composizioni nutritive (es. elevato contenuti di proteine e fibre, etc.) e limitando i numeri di pasti giornalieri (es. evitare l’illimitato accesso al cibo e snack fuori pasto, etc.). E’ fondamentale ricordare che non è sufficiente limitarsi a dare una dieta “light”, ossia creata per la perdita di peso. Anche utilizzando una dieta per la perdita di peso è fondamentale controllare le quantità, assicurandosi di applicare un’efficace restrizione calorica. La dieta deve essere equilibrata e completa di tutti gli elementi essenziali per il cane e il gatto, è quindi essenziale che venga programmata da un Medico Veterinario, eventualmente con il supporto di un Medico Veterinario nutrizionista. Un altro obbiettivo utile è quello di aumentare l’esercizio fisico, determinando un maggiore consumo di energia al fine di ridurre il grasso corporeo. Nel cane si può aumentare il numero e la durata delle passeggiate giornaliere o i momenti di gioco, mentre nel gatto si può incoraggiare l’attività fisica tramite diversi giochi casalinghi (tunnel, torri, “alimentatori a sfera”, posizionando il cibo in luoghi difficili da raggiungere, etc.) (Foto 2). Foto 2 - Un possibile arricchimento ambientale che può stimolare i gatti che vivono strettamente indoor al gioco e all’attività fisica. Purtroppo ad oggi non esistono farmaci efficaci per contrastare l’obesità. Nel caso in cui l’aumento di peso sia legato a una patologia metabolica, ad esempio l’ipotiroidismo, solitamente la specifica terapia medica induce un calo di peso. Effettuare monitoraggi periodici dal Medico Veterinario, valutando lo stato di salute e il peso, è importante per evitare effetti collaterali della terapia dietetica. Al fine di ottenere un successo terapeutico ottimale, l’aiuto più importante ed essenziale rimane quello del proprietario, che dovrà assicurarsi che venga mantenuto uno stile di vita ed un regime alimentare adeguati e sani per tutta la vita del proprio cane e gatto.Interrompere queste abitudini o le terapie prescritte farà si che il problema dell’obesità si ripresenti, rimettendo a rischio la propria salute.In copertina: cane classificato come obeso con body condition score di 9\9.Tutte le immagini sono gentilmente concesse dall'Autore. “DVM, Diplomato ECVIM-CA, EBVS® - European Veterinary Specialist in Small Animal Internal Medicine - Animali da compagnia, Endocrinologia non riproduttiva, medicina interna e terapia (Malattie Metaboliche).”Prof. Federico FracassiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

La cardiomiopatia dilatativa (Dilated Cardiomyopathy, DCM) è la miocardiopatia (ovvero patologia del muscolo cardiaco) più frequente nel cane, è una patologia acquisita, quindi che si sviluppa dopo la nascita, ed è caratterizzata da una dilatazione eccessiva delle camere cardiache in seguito alla riduzione della capacità contrattile del muscolo cardiaco. Le razze canine maggiormente affette da tale patologia sono quelle di grande taglia o le razze giganti, quali Dobermann, Alano, Terranova, Irish Wolfhound, cani d’acqua portoghese, Cocker Spaniel; in letteratura è riportato che fino al 58% dei Dobermann è affetto da DCM. La grande prevalenza della DCM in determinate razze è suggestiva di una natura familiare/genetica, analogamente a quanto avviene in medicina umana, ma mentre nell’uomo sono state identificate specifiche mutazioni genetiche causa della malattia, nel cane questo traguardo non è ancora stato raggiunto se non nel Dobermann, dove sono state identificate due mutazioni genetiche associate alla presenza di DCM, e recentemente nello Welsh Springer Spaniels e nello Schnauzer, sia standard che gigante. Nonostante la forma primaria sia quella più frequente, sono state riconosciute altre numerose condizioni che possono essere causa di quadri ipocinetici-dilatativi, quali cause infettive, endocrinologiche (ipotiroidismo), nutrizionali, farmacologiche, aritmiche, e che quindi vanno esclusi prima di emettere diagnosi di DCM primaria. Quali sono le modificazioni cardiache in un cane affetto da cardiomiopatia dilatativa? La cardiomiopatia dilatativa determina una minore capacità contrattile del muscolo cardiaco e quindi una minore portata cardiaca (quantità di sangue espulsa dal ventricolo al minuto). Inizialmente si tratta di un’insufficienza miocardica lieve, che determina l’instaurarsi di alcuni meccanismi di compenso da parte dell’organismo. In questo modo il cuore riesce, anche per lunghi periodi, a mantenere stabile il suo lavoro ed impedire un calo della portata. Con il progredire della patologia si assiste tuttavia anche al deposito di tessuto fibroso a livello miocardico, che contribuisce a rendere più rigide le pareti ventricolari e quindi a ridurre la compliance ventricolare; di conseguenza i ventricoli perdono la capacità di accogliere sangue al loro interno. Ad un certo punto l’insufficienza miocardica diventa talmente severa da impedire al sistema cardiocircolatorio di compensare questa patologia e come conseguenza si ha un aumento delle pressioni intracardiache, che provocano insufficienza cardiaca congestizia con edema polmonare. Se anche le camere cardiache di destra sono coinvolte da tale processo patologico si può assistere anche alla presenza di versamenti, soprattutto in cavità addominale. Altre anomalie cardiache possono contribuire ad accelerare questo processo di scompenso cardiaco, come ad esempio l’insufficienza mitralica funzionale, dovuta ad un allontanamento dei lembi valvolari, e le aritmie, frequentemente associate alla DCM. Quali sono le fasi di questa malattia? La cardiomiopatia dilatativa veniva in passato suddivisa in due fasi, una preclinica, caratterizzata dall’assenza di sintomatologia, e da una fase clinica, in cui spesso si assiste all’insorgenza di insufficienza cardiaca congestizia. La fase pre-clinica, detta anche “occulta”, può durare anche per un lungo periodo ed è caratterizzata dall’assenza di sintomatologia clinica nonostante la presenza di alterazioni del ritmo cardiaco (tipicamente sono presenti complessi ventricolari prematuri) ed alterazioni ecocardiografiche compatibili con DCM. Da qui l’importanza, nelle razze predisposte, di fare esami di screening annuali, consistenti in esame ecocardiografico ed esame Holter, atti ad individuare la patologia prima che il cane presenti i sintomi. I segni clinici dei cani affetti da DCM, che si presentano nella seconda fase della patologia, sono gli stessi dell’insufficienza cardiaca congestizia di sinistra o di destra, quindi abbiamo soggetti che presentano abbattimento, difficoltà respiratoria, perdita di peso, anoressia, intolleranza all’esercizio fisico, sincope e può anche essere presente tosse. Alla visita clinica si può rilevare distensione addominale per la presenza di ascite (liquido libero in cavità addominale); all’auscultazione dei campi polmonari si possono riscontrare anomalie riferibili ad edema polmonare. All’auscultazione della regione cardiaca può essere rilevato un soffio sistolico apicale sinistro, per l’insufficienza mitralica; possono evidenziarsi frequentemente anche aritmie, quali fibrillazione atriale o aritmie ventricolari. Recentemente questa classificazione è stata modificata ed è stata proposta una classificazione analoga a quella utilizzata per la malattia valvolare mitralica e le cardiomiopatie feline. Secondo tale sistema di classificazione i soggetti vengono raggruppati in uno stadio A, B1, B2, C e D. Appartengono allo stadio A i cani appartenenti a razze predisposte a sviluppare DCM, in assenza di alterazioni morfologiche ed elettriche evidenziabili. Nello stadio B1 sono inclusi cani con anomalie del ritmo cardiaco che si sospettano essere causate da DCM, con esame ecocardiografico nella norma, mentre in B2 i pazienti che presentano anomalie evidenziabili all’esame ecocardiografico. I cani verranno inclusi nel gruppo C con segni, attuali o pregressi, di scompenso cardiaco congestizio e nel gruppo D qualora questi risultino refrattari alla terapia. Come e quando effettuare gli screening ecocardiografici? Come viene effettuata la diagnosi di questa malattia? Nei soggetti appartenenti a razze a rischio è consigliato effettuare annualmente, a partire dai 3 anni di età, un esame ecocardiografico ed un esame Holter. Inoltre esistono dei biomarker, quali NT-proBNP e le Troponine cardiache, che possono contribuire, in associazione ad altre valutazioni, ad identificare uno stadio preclinico di miocardiopatia dilatativa. Tutti questi test di screening risultano di fondamentale importanza poiché l’identificazione precoce della DCM in fase precoce (occulta o B1) permette di non mettere in riproduzione i soggetti affetti da tale patologia, per cui sappiamo esserci una componente genetica e quindi ereditabile, e iniziando la terapia sin da subito, laddove necessario, si può prolungare la fase asintomatica. Oltre alla valutazione clinica del paziente seguita da un esame ecocardiografico ed un esame Holter, spesso il Medico Veterinario può effettuare anche uno studio radiografico del torace, utile ad identificare tutti quei segni tipici di scompenso cardiaco sinistro, quali cardiomegalia con possibili segni di congestione venosa, edema polmonare, oppure segni di scompenso cardiaco destro con versamento pleurico, od ascite. L’esame elettrocardiografico precederà sempre l’esame Holter ed entrambi sono volti allo studio del ritmo cardiaco per identificare, ed eventualmente svelare, patologie del ritmo quali ad esempio complessi ventricolari, tachicardia ventricolare, fibrillazione atriale. Fig.1 - Esame ecocardiografico in cane con cardiomiopatia dilatatica DCM. Esiste una terapia per i soggetti affetti da cardiomiopatia dilatativa? L’obiettivo della terapia consiste nel prolungare il più possibile la fase preclinica. Qualora i test di screening di razza risultino positivi per DCM è opportuno impostare una terapia adeguata a seconda del tipo di alterazione riscontrata. In presenza di un quadro ipocinetico-dilatativo, qualora ne sussistano le condizioni, ovviamente valutando il singolo caso, può essere opportuno e necessario escludere le cause sistemiche che possono portare ad una condizione cardiologica analoga alla forma primaria. Purtroppo ancora oggi, a causa di programmi di screening non adeguati, molti casi di DCM vengono diagnosticati tardivamente, in seguito allo sviluppo di insufficienza cardiaca congestizia. La terapia in questo caso sarà volta a risolvere lo scompenso cardiaco con lo scopo di stabilizzare il paziente, trattandosi di un’emergenza che può determinare anche una prognosi riservata del paziente, in base alla sua gravità. Una volta superata la criticità ed aver effettuato tutte le indagini collaterali necessarie, verrà quindi impostata una terapia cardiologica valutata sulla base del singolo paziente. Trattandosi di una malattia del muscolo cardiaco, è facilmente comprensibile come la terapia medica per la cardiomiopatia dilatativa sia una terapia volta a prolungare la fase asintomatica ed a gestire i segni dello scompenso cardiaco, una volta che questo si è instaurato, senza possibilità tuttavia di ottenere una regressione e/o risoluzione della cardiopatia quando questa si presenta in forma primaria. Come possiamo monitorare un cane affetto da cardiomiopatia dilatativa? La prognosi per i cani affetti da DCM purtroppo è considerata infausta. Numerosi studi dimostrano che il tempo di sopravvivenza in seguito alla diagnosi è di circa sei mesi di vita, per questo motivo risulta di fondamentale importanza, nelle razze predisposte, effettuare periodici test di screening al fine di escludere la presenza di alterazioni riferibili alla patologia. In presenza di un animale positivo per cardiomiopatia dilatativa il proprietario dovrà prestare particolare attenzione all’eventuale insorgenza dei sintomi tipici, con particolare riferimento alla frequenza respiratoria. In questo caso, così come per i cani affetti da malattia mixomatosa della valvola mitrale, è consigliato monitorare periodicamente il numero di atti respiratori per minuto, che in cani sani non dovrebbero superare i 30 atti/minuto. Gli atti respiratori possono essere contati ponendo l’attenzione sul torace del nostro cane: con l’inspirazione il torace si distende, con l’espirazione si riduce ed abbassa; l’insieme di questi due movimenti costituisce un atto respiratorio. Se si nota un incremento del numero di atti respiratori, si consiglia di contattare rapidamente il proprio medico veterinario e di condurre immediatamente il cane in visita, per escludere la comparsa di insufficienza cardiaca congestizia secondaria alla cardiomiopatia dilatativa.In copertina: esame Holter in un caneTutte le immagini sono state concesse gentilmente dall'autore. “Med. Vet., Med Vet, GPCert in Cardiologia - (Cardiologia)”Dr.ssa Marta ClarettiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

IL BECCO DEGLI UCCELLI - ANOMALIE E PATOLOGIE PIU' FREQUENTIIl becco è una struttura anatomica tipica degli uccelli e di alcuni rettili, come le tartarughe. È una robusta struttura cornea che riveste le ossa della porzione mascellare e mandibolare. Può variare per forma e dimensione da specie a specie e, benché si logori con l’uso, cresce durante tutta la vita dell’animale. La superficie esterna del becco, chiamata “ranfoteca”, è ricoperta da uno strato di cheratina, lo stesso materiale duro di cui sono fatti i nostri capelli e le nostre unghie.La ranfoteca cresce in continuazione e può avere colori differenti in base alla specie, all’età e al periodo riproduttivo.Tra la superficie esterna e l'osso interno si trova uno strato contenente terminazioni nervose e vasi sanguigni, per questo motivo se un uccello si ferisce il becco può provare molto dolore.La parte inferiore del becco è detta “gnatoteca” (mandibola), mentre la parte superiore “rinoteca” (mascella). Queste due strutture sono costituite da tessuto osseo robusto ma anche poroso per garantire la leggerezza necessaria al volo. Oltre alla funzione più intuitiva, ossia la prensione dell’alimento, il becco negli uccelli serve a moltissime altre attività, quali la pulizia del piumaggio, la manipolazione di oggetti, la caccia, la difesa, l’esplorazione dell’ambiente circostante, il corteggiamento del partner, la costruzione del nido e l’alimentazione dei piccoli.Tuttavia, a differenza dei denti dei mammiferi, il becco negli uccelli non è utilizzato per masticare.Nei canarini, ad esempio, il becco serve per sbucciare i semi, che si possono ingoiare solo dopo aver eliminato la buccia.Il pappagallo può rompere una noce con il suo forte becco e successivamente, aiutandosi con la zampa e la lingua, può mangiarne la parte interna. Invece, possiamo paragonare il becco dei rapaci ad un coltello che serve a strappare piume e pezzi di carne in modo tale da ingoiare porzioni di cibo di dimensioni ridotte. Le principali anomalie del becco e le loro cause sono di seguito elencate: Malformazione: questa problematica può essere di natura congenita, con deviazione laterale della mascella e prognatismo mandibolare, in questo caso la porzione inferiore del becco può crescere verso l’alto impedendo al pappagallo di alimentarsi. La forma acquisita si presenta con deviazione, deformità della mandibola o della mascella e morbidezza del becco dovuta a malnutrizione. Se la deviazione interessa soggetti giovani è possibile provare a correggerla effettuando con le dita, più volte al giorno e per alcuni minuti, delle pressioni opposte alla deviazione. In uccelli con lesioni gravi oppure in animali adulti in cui si è completata l’ossificazione, si dovrà correggere la malformazione con un intervento chirurgico. In alcuni casi è possibile utilizzare delle resine acriliche, in altri si dovrà prevedere l’inserimento di impianti. Iperestensione della mascella: questa condizione clinica è frequente nei pappagalli Ara. La mascella è iperestesa e il becco non si riesce a chiudere completamente a causa di un trauma che provoca lo spostamento permanente della mascella. Crescita eccessiva della mascella: è associata a malattie epatiche croniche e ad alterazioni dello strato cellulare di crescita del becco. Infezioni micotiche e batteriche causate da Aspergillus, Candida Mycobacterium, Cryptococcus, Pseudomonas e altri batteri. In questo caso si consiglia di effettuare degli esami citologici, batteriologici e micologici per determinare la causa del problema e impostare la terapia più corretta. In alcuni casi sarà necessario sottoporre il pappagallo ad intervento chirurgico per limare e correggere la deviazione del becco. Infezioni virali causate dal virus della PBFD (malattia del becco e delle penne) nei pappagalli, il polyomavirus nei canarini, cardellini e altri uccelli appartenenti alla famiglia dei fringillidi e l’avipoxvirus in molte specie. Le neoplasie possono interessare anche il becco e per la diagnosi è necessario effettuare una biopsia. I tumori più frequenti sono il fibrosarcoma, il carcinoma a cellule squamose, il liposarcoma e il cheratoacantoma. Rogna del becco: l’acaro Cnemidocoptes pilae è la causa della formazione di croste e della crescita esuberante del becco soprattutto in pappagallini ondulati. È una malattia contagiosa che può colpire soprattutto i soggetti più deboli. La superficie del becco si presenta ispessita, rugosa e traforata per la presenza di forellini dovuti alle erosioni causate dal passaggio del parassita. Nelle forme più gravi possono essere coinvolti anche le palpebre, la pelle attorno al becco e le zampe. Gli animali non hanno prurito. La diagnosi si effettua attraverso l’esame microscopico dai raschiati del becco e della pelle. Traumi del becco possono essere causati da cadute, urti violenti contro porte, finestre e specchi, ferite provocate da altri animali da compagnia oppure lesioni da aggressione da parte del compagno. Quest’ultimo caso è frequente nei Cacatua, alcuni esemplari di questa specie, infatti, possono diventare aggressivi soprattutto durante la riproduzione. Nel caso in cui vediate qualunque anomalia del becco il consiglio è di rivolgervi con tempestività al vostro veterinario di fiducia.“DVM, GPCert medicina e chirurgia degli animali esotici, Responsabile settore Animali non Convenzionali Mylav La Vallonea”Dr. Gustavo PicciAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

L’asma felina è una patologia che colpisce le vie aeree profonde (i cosiddetti bronchioli), che interessa principalmente gatti di età adulta ed ha una prevalenza di circa l’1%. Trattandosi di una patologia cronica, non esiste una cura che possa guarire definitivamente l’animale, tuttavia lo scopo delle terapie che vengono messe in atto è quello di tenere sotto controllo i sintomi e consentire al gatto di condurre una vita normale. DA COSA E’ CAUSATA QUESTA PATOLOGIA? Ci sono diversi fattori coinvolti nello sviluppo dell’asma felina, in primis un fenomeno di ipersensibilità delle vie aeree più profonde nei confronti di comuni allergeni ambientali quali polveri, profumi, muffe, fumo di sigaretta o sostanze chimiche irritanti, che portano ad una reazione infiammatoria esagerata. Oltre alle cause allergiche esiste inoltre una predisposizione genetica nelle razze orientali, come ad esempio il Siamese (figura 1). Ciò che ne deriva è un fenomeno chiamato broncocostrizione, ovvero un meccanismo difensivo messo in atto dall’organismo che ha lo scopo di impedire l’ingresso di sostanze irritanti tramite la contrazione della muscolatura liscia. Oltre a questo, a livello di vie aeree profonde vengono prodotte ingenti quantità di muco, che vengono espulse mediante lo sviluppo della tosse. L’insieme di questi eventi determina una riduzione dell’afflusso di aria negli alveoli, deputati allo scambio di ossigeno con il sangue, con conseguente difficoltà respiratorie da parte del gatto. Foto 1 e in copertina: gatto siamese, una razza particolarmente predisposta allo sviluppo di asma felina QUALI SONO I SINTOMI PIU’ COMUNI? Come è facile pensare, la sintomatologia è prettamente di tipo respiratorio e può insorgere in concomitanza al contatto con una delle sostanze allergizzanti sopracitate o può comparire in assenza di apparenti fattori scatenanti. Fra un attacco respiratorio e l’altro (crisi asmatica) il gatto può risultare asintomatico. I segni clinici dell’asma sono estremamente variabili anche se sono descritti due quadri principali: la crisi asmatica acuta e il quadro cronico caratterizzato da tosse e alterata meccanica respiratoria. Gatti con crisi asmatica acuta possono presentare una respirazione a bocca aperta, tachipnea (aumento della frequenza respiratoria), alterata meccanica respiratoria (dispnea). La malattia cronica è caratterizzata da accessi di tosse a varia intensità e frequenza, tanto che spesso la malattia viene ignorata per lunghi periodi, permettendo modifiche permanenti alle vie respiratorie inferiori. In aggiunta a queste classiche presentazioni si stima che una percentuale variabile dal 10 al 15 % abbia come sintomo prevalente sforzi di tosse secca seguita da vomito, cosa questa spesso confusa con problema prevalentemente gastroenterico (tentativi di espulsione di tricobezoari). I principali segni clinici sono dunque: Tosse, anche ad accessi ripetuti e con possibile fuoriuscita di muco biancastro Dispnea, ovvero difficoltà respiratoria più o meno grave, accompagnata spesso da rumori come i sibili Spossatezza e letargia Disappetenza Fame d’aria e labbra e/o gengive bluaste, nei casi molto gravi in cui si rende evidente il mancato ingresso di normali quantità di ossigeno nei polmoni. INDAGINI DIAGNOSTICHE Purtroppo, non esiste un unico test che consenta di diagnosticare con certezza questa patologia, bensì la diagnosi viene fatta per esclusione, ovvero andando ad eseguire indagini diagnostiche volte ad escludere altre patologie con presentazioni simili come infezioni batteriche, patologie cardiache, corpi estranei migranti, parassitosi polmonari o tumori. Ecco gli step diagnostici più comunemente effettuati dal veterinario: Anamnesi accurata con il proprietario del gatto, che sarà colui che potrà fornire tutte le informazioni inerenti all’ambiente in cui il gatto vive e alle sostanze con cui può potenzialmente entrare in contatto. Egli conosce al meglio il suo comportamento in ambiente domestico e può dunque raccontarlo o documentarlo tramite filmati, che saranno utilissimi al veterinario per giungere ad una diagnosi. Visita clinica e valutazione della sintomatologia Esami del sangue e delle feci (nelle feci possono essere presenti larve di parassiti polmonari) Radiografie del torace (Figura 2) in più proiezioni Eventuale endoscopia delle vie aeree e lavaggio broncoalveolare (anche chiamato BAL), che consente di prelevare materiale presente a livello polmonare ed utilizzarlo per l’analisi citologica (ovvero la valutazione delle cellule presenti) e per l’esame batteriologico. Foto 2 - Radiografia latero-laterale di un gatto affetto da asma. Sono presenti delle alterazioni dei bronchi. In termini tecnici si parla di pattern bronchiale generalizzato associato a locale coinvolgimento interstiziale. (Archivio radiografico del Servizio di Diagnostica per Immagini- Dipartimento di Scienze Mediche Veterinarie, Università di Bologna) PARLIAMO DI TERAPIE! La cosa fondamentale quando ci si trova di fronte ad uno o più sintomi ascrivibili a questa patologia è contattare subito il proprio veterinario, che è l’unico in grado di scegliere il trattamento più adeguato. Come spiegato all’inizio, il trattamento terapeutico è volto a minimizzare gli effetti causati dall’asma felina e prevenire lo sviluppo di sintomi gravi e potenzialmente rischiosi per la vita. La prima cosa da fare è cercare di intervenire sull’ambiente in cui vive il gatto, ovvero ridurre al minimo o, se possibile, rimuovere completamente gli stimoli allergici presenti. Ecco alcuni consigli: Rimuovere profumatori ambientali, incensi o candele profumate Allontanare dalle zone maggiormente frequentate dal gatto o tenere in un luogo chiuso detersivi e/o prodotti per la pulizia Non utilizzare lettiere troppo polverose o con odori intensi Evitare il contatto del gatto con il fumo di sigaretta Qualora tutto ciò non fosse sufficiente sarà opportuno ricorrere ad una terapia farmacologica, variabile da soggetto a soggetto, a seconda della gravità della patologia e dell’entità dei sintomi clinici ad essa correlati. I farmaci maggiormente utilizzati sono: Cortisonici: utilizzati a livello locale, sottoforma di aerosol o di puff, o a livello sistemico tramite compresse dosate sulla base del peso del gatto.Questi farmaci sono molto potenti ed hanno lo scopo di diminuire l’infiammazione a carico delle vie aeree. Essi non sono però esenti da effetti collaterali e pertanto vengono generalmente utilizzati ad un dosaggio più elevato in corrispondenza delle fasi acute e vengono successivamente scalati con il passare del tempo. L’obiettivo è quello di trovare la cosiddetta dose minima efficace, ovvero la quantità più bassa di farmaco che consenta di rimuovere in parte o del tutto i sintomi clinici. Broncodilatatori: il loro scopo è quello di dilatare le vie aeree agevolando il flusso di aria, specialmente in entrata. Mucolitici: qualora sia presente un’eccessiva quantità di muco, che potrebbe essere anche causa di disappetenza da parte del gatto, è possibile aggiungerli al piano terapeutico. COME EVOLVE QUESTA SINDROME? E’ sempre consigliato intervenire il più precocemente possibile, prima che la situazione sia compromessa. Con il passare del tempo, infatti, il persistere di fenomeni broncocostrittivi ed infiammatori può causare un rimodellamento delle vie aeree con una considerevole e permanente riduzione del loro lume. In caso di asma felina, comunque, la prognosi risulta generalmente buona, ma richiede una terapia a vita e molta attenzione da parte del proprietario al manifestarsi di episodi acuti, che richiedono sempre l'intervento tempestivo del vostro Medico Veterinario di fiducia.Con la collaborazione della Dr.ssa Mariachiara ReLe immagini sono gentilmente concesse dagli autori “DVM, Diplomato ECVIM-CA, EBVS® - European Veterinary Specialist in Small Animal Internal Medicine - Animali da compagnia, Endocrinologia non riproduttiva, medicina interna e terapia (Malattie Metaboliche).”Prof. Federico FracassiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}
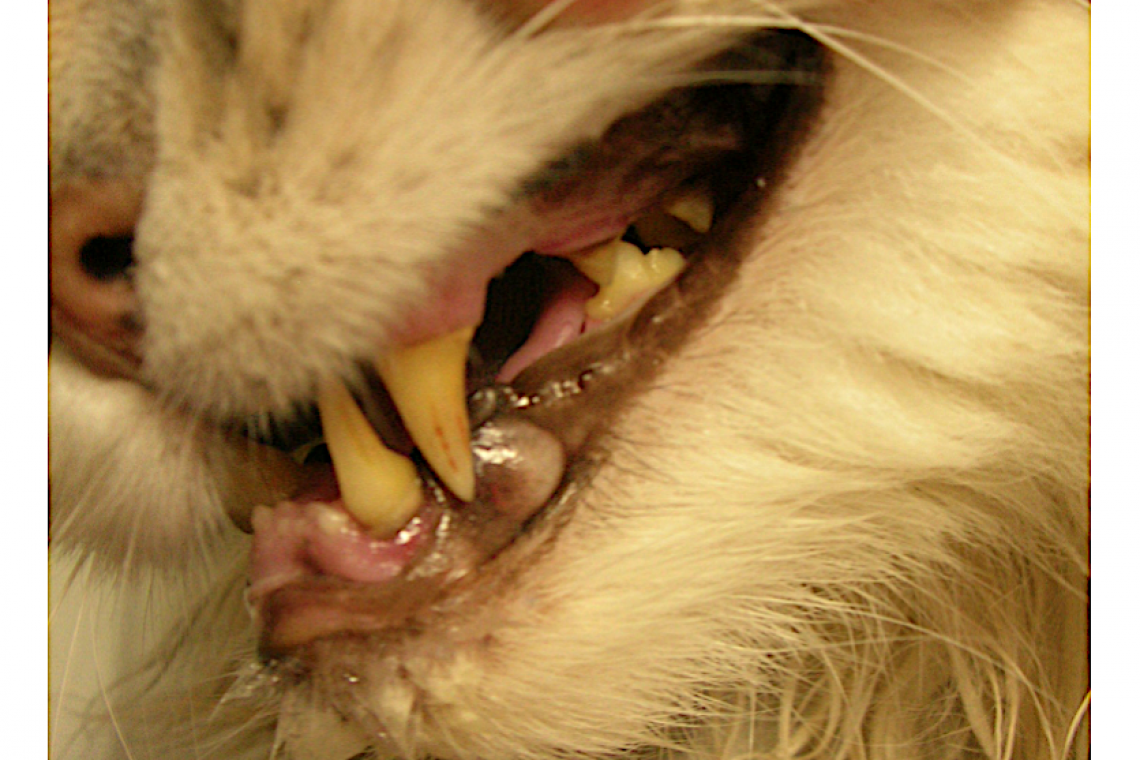
L’acromegalia è una malattia causata da un aumento nella produzione dell’ormone della crescita (GH): quest’ultimo viene normalmente prodotto da una ghiandola situata alla base del cervello, l’ipofisi, permettendo la normale crescita dei vari tessuti fino al raggiungimento dell’età adulta. Nei gatti affetti da acromegalia, il GH viene ad essere prodotto in quantità eccessive durante la fase adulta, causando varie alterazioni fisiche e predisponendo allo sviluppo di diverse problematiche, tra cui una condizione di diabete mellito, spesso di difficile controllo. Negli ultimi anni diversi studi hanno dimostrato come l’acromegalia risulti essere più frequente di quello che si credeva in passato: viene infatti stimato che circa il 10-20% dei gatti diabetici sia affetto da questa malattia. LE CAUSE DI ACROMEGALIA L’eccessiva produzione di GH è dovuta, nella maggior parte dei casi, ad un tumore con comportamento benigno (adenoma) della ghiandola ipofisi. In situazioni più rare la causa scatenante può anche essere un’iperplasia ipofisaria; questa seconda condizione è difficilmente individuabile dalle comuni tecniche diagnostiche e, pertanto, difficilmente diagnosticabile. In rari casi la malattia può essere data da un tumore con comportamento maligno (carcinoma) dell’ipofisi. SEGNI CLINICI La maggior parte dei gatti con acromegalia presenta gli stessi segni clinici del diabete mellito. Si tratta di gatti adulti o anziani, più frequentemente di sesso maschile e sovrappeso, in cui spesso la diagnosi di diabete è già stata effettuata dal Medico Veterinario, in cui spesso la terapia insulinica risulta di difficile gestione. Frequentemente i gatti con acromegalia richiedono dosi insuliniche molto elevate; nonostante le dosi elevate, spesso il diabete risulta mal controllato, (es. presenza di una condizione di iperglicemia persistente). Questi gatti sono pertanto spesso affetti da un aumentata frequenza dell’urinare (poliuria), un aumento del bere (polidipsia) e della sensazione di fame (polifagia). Nei gatti acromegalici a volte si osserva un appetito incredibile e possono arrivare a mangiare persino verdure crude. Talvolta si può notare, nel corso del tempo, un’eccessiva crescita dei tessuti del cranio e delle zampe, con conseguente allargamento della testa e prognatismo (Foto in copertina). La presenza di rumori respiratori (es. rumori russanti durante il sonno) possono essere dovuti ad un eccessivo accrescimento dei tessuti molli della faringe. In casi più gravi si può osservare lo sviluppo di problemi deambulatori, dovuti a una degenerazione delle articolazioni o a una neuropatia diabetica (es. plantigradia) oppure allo sviluppo di insufficienza cardiaca, causata da un aumento di volume del cuore (cardiomegalia). Foto 1: gatto comune europeo, maschio castrato di 12 anni affetto da acromegalia.Il soggetto è affetto da diabete mellito, manifesta testa leggermente aumentata di volume e prognatismo. EFFETTUARE LA DIAGNOSI In gatti in cui la diagnosi di diabete mellito è già stata effettuata, bisogna escludere le principali cause di mancato controllo della glicemia (TABELLA 1). In seguito ad una visita clinica, il Medico Veterinario potrà richiedere alcuni esami di laboratorio (esame emocromocitometrico e biochimico, esame delle urine, esame batteriologico delle urine ed esami ormonali) o esami strumentali (es. esame ecografico) per escludere le principali cause di uno scarso controllo glicemico. L’acromegalia può successivamente essere individuata attraverso il dosaggio sierico di un particolare ormone chiamato IGF-1 (insulin growth factor 1) che risulta particolarmente elevato. La conferma diagnostica prevede la valutazione della massa ipofisaria attraverso l’uso della risonanza magnetica (RM) o della tomografia computerizzata (TC) del cranio. TABELLA 1: principali cause di uno scarso controllo glicemico nei gatti affetti da diabete mellito Errata gestione terapeutica Alterazioni ormonali Malattie infettive/infiammatorie concomitanti Altre cause Errata somministrazione o conservazione dell’insulina Acromegalia Infezioni delle vie urinarie Alterato assorbimento insulinico Somministrazione di un’insulina inadatta alla specie felina Ipercortisolismo (Sindrome di Cushing) Infezioni delle gengive e della bocca (gengivo-stomatite) Alterato svuotamento gastrico Errata alimentazione Ipertiroidismo Pancreatite Somministrazione di ormoni diabetogeni (es cortisonici) Obesità TERAPIA E PROGNOSI L’obiettivo della terapia è quella di eliminare la causa scatenante (il tumore secernente il GH) e/o di contrastare gli effetti del GH in eccesso. La terapia d’elezione consigliata è l’ipofisectomia, una chirurgia che permette di rimuovere il tumore ipofisario, ottenendo così una completa remissione della malattia. La chirurgia deve essere effettuata in centri specializzati, presso i quali i rischi dell’intervento sono ridotti al minimo. Nella gran parte dei gatti acromegalici, sottoposti ad ipofisectomia, si assiste alla remissione del diabete mellito. In seguito alla rimozione dell’ipofisi, le altre normali funzioni ormonali di questa ghiandola devono essere sostituite con adeguate terapie a vita: al gatto dovranno quindi essere somministrati specifici farmaci, ossia la così detta “terapia sostitutiva”. Un’alternativa terapeutica alla chirurgia è la radioterapia, ovvero l’irradiazione dell’ipofisi con un fascio di radiazioni, che provoca la morte delle cellule tumorali permettendo un miglioramento della condizione clinica fino all’80% dei casi. Questa terapia necessita di diverse somministrazioni (solitamente 4-5 sedute settimanali per 4 settimane) da effettuare in anestesia generale. Nella maggior parte dei casi questa terapia non è tuttavia risolutiva, ma può essere presa in considerazione per diminuire il volume del tumore ipofisario e ridurre l’insulino-resistenza. È possibile decidere di gestire l’acromegalia e il diabete mellito esclusivamente attraverso la terapia insulinica. In questi casi risulta necessario somministrare dosaggi spesso elevati di insulina, monitorando in modo attento e frequente la glicemia del gatto, al fine di evitare lo sviluppo di ipoglicemia (un evento frequente in gatti che assumono dosaggi elevati di insulina per lunghi periodi di tempo) e cercando di ottenere una buona qualità di vita ed eliminando i segni clinici più gravi. L’utilizzo di farmaci analoghi della somatostatina, che hanno la finalità di bloccare la produzione di GH), risulta efficace in pazienti umani. Anche nel gatto i primi studi su tali farmaci si sono dimostrati promettenti. Gli elevatissimi costi e i possibili effetti collaterali (soprattutto gastroenterici) hanno fatto si che questa ad oggi non sia una modalità terapeutica raccomandata. La prognosi della malattia dipende dall’opzione terapeutica scelta. Un recente studio multicentrico internazionale, coordinato dall’Università di Bologna, ha osservato che l’aspettativa di vita mediana di un gatto acromegalico è di 2 anni dalla diagnosi. Mediano significa che il 50% dei soggetti vive meno di due anni e il 50% più di due anni. A volte si raggiungono tempi di sopravvivenza molto lunghi (molti anni), soprattutto nei gatti che vengono trattati chirurgicamente.In collaborazione con il Dr. Francesco LunettaLe Foto sono gentilmente concesse dagli Autori. “DVM, Diplomato ECVIM-CA, EBVS® - European Veterinary Specialist in Small Animal Internal Medicine - Animali da compagnia, Endocrinologia non riproduttiva, medicina interna e terapia (Malattie Metaboliche).”Prof. Federico FracassiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

