
L'insufficienza pancreatica esocrina nel cane, sintomi, diagnosi e terapia L’insufficienza pancreatica esocrina è una patologia piuttosto frequente nel cane ed è caratterizzata da un’inadeguata produzione, da parte del pancreas esocrino, degli enzimi essenziali per la digestione degli alimenti. Una carenza degli enzimi pancreatici provoca accumulo di materiale alimentare non digerito nell’intestino, con conseguente malassorbimento delle sostanze nutritive e diarrea. La persistenza di materiale indigerito determina alterazioni quali/quantitative a carico della normale flora microbica intestinale (microbiota) che contribuisce a determinare infiammazione intestinale. Nel cane giovane la causa più comune dell’insufficienza pancreatica esocrina è l’atrofia acinosa pancreatica (PAA), una patologia ad origine multifattoriale. Secondo alcuni studi, infatti, la distruzione delle cellule acinari del pancreas esocrino, si realizza mediante meccanismi immunomediati in soggetti geneticamente predisposti. Sebbene il meccanismo non sia del tutto chiaro si presume inoltre che l'EPI in alcune razze come Pastore tedesco e Collie a pelo ruvido abbia una base ereditaria, con molteplici fattori genetici e ambientali probabilmente responsabili. Altre patologie, seppur rare, che possono causare l’EPI sono l’Ipoplasia pancreatica congenita (difetto congenito nello sviluppo del pancreas), la pancreatite cronica e le neoplasie pancreatiche. Segnalamento Insufficienza pancreatica esocrina è una patologia riscontrata in diverse razze di cani, meticci compresi, anche se sembra esserci una maggiore incidenza soprattutto nel Pastore tedesco, Collie a pelo ruvido, Chow Chow, Labrador retriver, Cavalier King Charles Spaniel, Setter, Rottweiler, Boxer. Generalmente si riscontra in pazienti giovani soprattutto quando la causa è immunomediata o la malattia è congenita. Nelle razze in cui l’insufficienza pancreatica esocrina si manifesta nei soggetti adulti, a determinarla potrebbero esserci altre condizioni patologiche, come la pancreatite cronica o le neoplasie pancreatiche. Segni clinici I segni clinici sono legati alla maldigestione degli alimenti, cui consegue un ridotto assorbimento intestinale dei nutrienti. Generalmente i sintomi non sono evidenti fino a quando non si ha perdita del 90% della capacità secretoria, visto che il pancreas esocrino ha una grande capacità di produrre enzimi di riserva. I pazienti vengono generalmente portati a visita, presso un Medico Veterinario, per dimagrimento o per difficoltà nel prendere peso. A questo si associa diarrea che tipicamente ha colore giallastro o grigiastro ed aspetto untuoso (steatorrea), con aumento del volume delle feci e della frequenza di defecazione e flatulenza. Come conseguenza del malassorbimento intestinale i pazienti affetti da EPI manifestano aumento della fame (polifagia) e tendono a mangiare materiale non commestibile (pica), o le feci proprie o di altri cani (coprofagia). Spesso anche la cute può avere un aspetto scadente per la carenza di acidi grassi essenziali. Quando all’EPI si associa anche una condizione infiammatoria intestinale si può osservare vomito, appetito ridotto e dolore addominale. Esami diagnostici La diagnosi di insufficienza pancreatica esocrina nel cane si basa sul segnalamento e la storia clinica del paziente, sui sintomi e sulla dimostrazione di una ridotta secrezione di enzimi pancreatici attraverso un test di funzionalità pancreatica. Gli esami di routine (ematobiochimico, elettroforesi ed urine) non evidenziano alterazione specifiche e spesso sono normali. In alcuni pazienti si osserva ipocolesterolemia (riduzione del colesterolo), riduzione delle proteine totali come segni secondari al malassorbimento intestinale, o alterazioni degli enzimi epatici come conseguenza della presenza di sostanze tossiche per il fegato provenienti dall’intestino. Attualmente il test di prima scelta nella diagnosi dell’ insufficienza pancreatica esocrina nel cane è il TLI sierico o immunoreattività tripsino simile. Si tratta di un test che attraverso l’utilizzo di anticorpi specifici per ogni specie, individua la presenza di tripsina (enzima pancreatico) o dei suoi precursori (tripsinogeno) nel sangue. È importante che la misurazione venga fatta a digiuno, per evitare che il rilascio degli enzimi pancreatici, legato all’ingestione del cibo, possa causare falsi aumenti dei livelli di enzimi nel sangue, alterando il test. Qualora sia stata già iniziata l’integrazione prima della misurazione del TLI, non è invece necessario interrompere la somministrazione degli enzimi pancreatici perché gli enzimi somministrati non vengono assorbiti dall’intestino e non vengono immessi in circolo. Inoltre essendo il test specifico per la specie canina non mostra reattività con la tripsina di altre specie utilizzate per l’integrazione. Quando i valori riscontrati non sono certamente significativi (cosiddetta zona grigia), è opportuno ripetere il test perché potremmo essere di fronte ad una forma di EPI subclinica. E’ opportuno sempre eseguire anche una misurazione della vitamina B12 nel sangue, che spesso risulta ridotta in corso di insufficienza pancreatica esocrina nel cane. La Vitamina B12 ha origine alimentare e viene assorbita a livello dell’ileo grazie alla presenza del fattore intrinseco e ad un pH dell’ambiente intestinale non eccessivamente acido. ll fattore intrinseco nel cane è prodotto principalmente dal pancreas ed in minima parte dalla mucosa gastrica. Il pancreas inoltre produce i bicarbonati essenziali per rendere meno acido il ph intestinale. In corso di insufficienza pancreatica esocrina nel cane una carenza sia del fattore intrinseco ed un ph non adeguato riducono l’assorbimento della cobalamina. Quest’ultima se carente può causare atrofia (scomparsa) de villi intestinali, strutture essenziali per l’assorbimento dei nutrienti, peggiorando la condizione di malassorbimento intestinale. Terapia La terapia principale per l’ insufficienza pancreatica esocrina nel cane consiste nell’integrazione degli enzimi pancreatici che deve essere fatta per tutta la vita del paziente. L’integrazione enzimatica può essere fatta in diversi modi, somministrando la polvere, le capsule, capsule con rivestimento enterico (capsule rivestite in modo da evitare che gli enzimi vengano inattivati dal ph acido dello stomaco riducendone la funzione), estratto pancreatico essiccato, pancreas crudo di suino e/o bovino. Indipendentemente dalla tipologia utilizzata è importante che ci sia sempre un giusto rapporto tra gli enzimi somministrati e la quantità di cibo, e che ogni pasto, compreso un eventuale snack, deve essere sempre associato alla somministrazione contemporanea degli enzimi. Questo perché gli enzimi che somministriamo devono agire sul pasto ingerito e lo svuotamento gastrico degli enzimi dovrebbe avvenire in parallelo con i nutrienti per ottimizzare la digestione e l'assorbimento dell’alimento. Se l’integrazione non dovesse essere efficace a controllare i sintomi è opportuno cambiare le variabili terapeutiche aumentando la quota di enzimi, provando a cambiare tipo di formulazione. Raramente l’integrazione enzimatica può portare ad effetti collaterali come il sanguinamento gengivale, in questi casi può essere utile ridurre la dose o provare con la preincubazione che consiste nel mettere in contatto gli enzimi con il cibo 10 minuti prima della somministrazione al paziente. In passato l'approccio dietetico iniziale ai pazienti con insufficienza pancreatica esocrina nel cane era quello di ridurre la quota di grassi nella dieta. In realtà recentemente è stato evidenziato che la digestione dei grassi e l'assorbimento sono migliori quando gli enzimi vengono assunti con una dieta ricca di grassi rispetto ad una povera di grassi. Inoltre diete con ridotto contenuto di grassi rendono più complesso il recupero del peso in pazienti spesso già molto magri. Per questo motivo la restrizione dei grassi della dieta non dovrebbe più essere considerata come prima scelta nella gestione dei pazienti con insufficienza pancreatica esocrina nel cane. In generale si consiglia la somministrazione di diete iperdigeribili commerciali o casalinghe anche se non c’è una dieta migliore in assoluto, visto che diverse strategie dietetiche sembrano adattarsi a cani diversi. Pertanto quando la risposta clinica non è soddisfacente oltre a modificare l’integrazione enzimatica è opportuno cambiare la dieta. Considerando che la carenza di vitamina B12 è particolarmente comune nei cani con insufficienza pancreatica esocrina nel cane, per i motivi precedentemente indicati, il Medico Veterinario potrà prescriverne un’adeguata integrazione. In alcuni pazienti può essere necessario l’utilizzo di una terapia antibiotica per controllare la disbiosi associata (alterazione quali quantitativa del microbiota intestinale), condizione comune nei cani con insufficienza pancreatica esocrina nel cane, probabilmente legata alla perdita dei fattori batteriostatici (impediscono o riducono la proliferazione batterica) presenti nel succo pancreatico e per la presenza di una maggiore disponibilità di alimento non digerito nel lume intestinale utile alla crescita batterica. Tuttavia, anche se alcuni studi hanno dimostrato che l'uso di antibatterici può migliorare la risposta clinica, generalmente la sola integrazione enzimatica se correttamente effettuata da sola può essere sufficiente. Sarà quindi il Medico Veterinario curante a valutarne la necessità caso per caso. Prognosi L’ insufficienza pancreatica esocrina nel cane è una patologia cronica in cui la prognosi è favorevole purchè vi sia collaborazione da parte del proprietario, condizione fondamentale per il successo della terapia. L’obiettivo principale è trovare il giusto equilibrio tra la dieta somministrata, un’integrazione enzimatica adeguata e la terapia di supporto, al fine di garantire una buona qualità di vita del paziente Una volta raggiunto questo equilibrio il paziente affetto da EPI può mantenere un’adeguata condizione di vita per anni. “DVM, Master di 2° livello in Gastroenterologia ed Endoscopia degli animali d’affezione (gastroenterologia, pneumologia).”Dr. Pietro RuggieroAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}
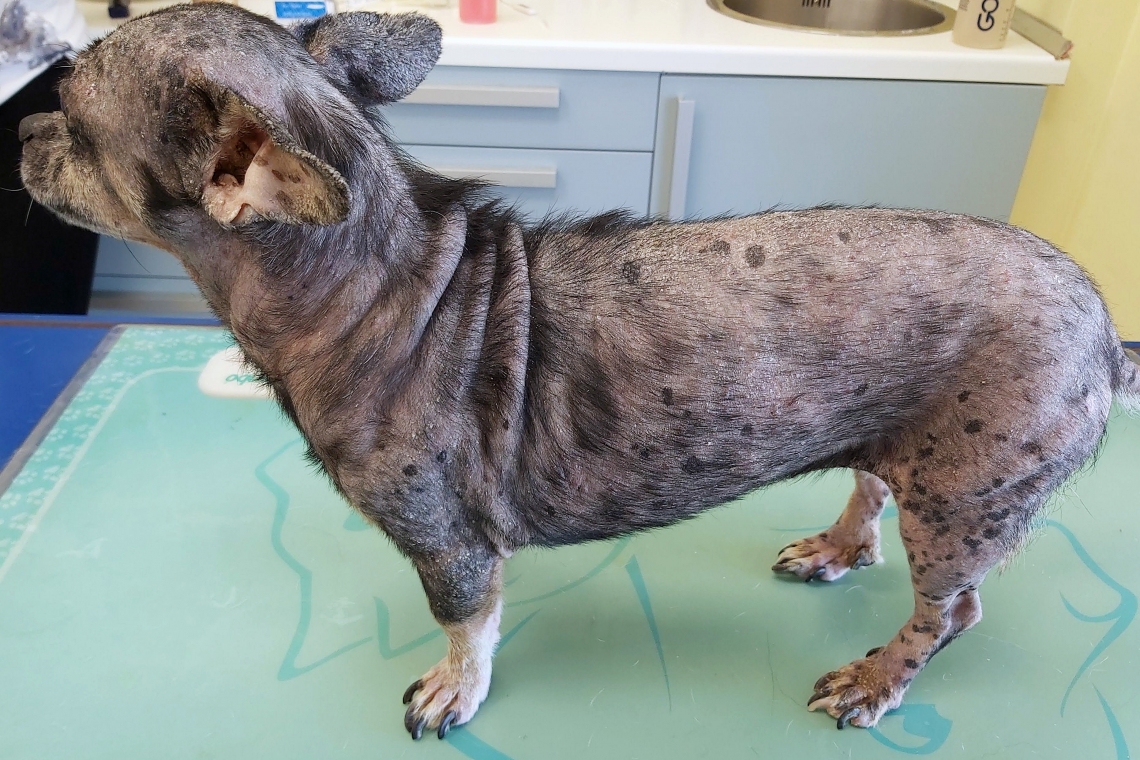
Cos’è la dermatofitosi (micosi) del cane e del gatto? La dermatofitosi è un’infezione micotica delle strutture cheratinizzate della cute rappresentate da peli, strato corneo e unghie. I dermatofiti, in base all’habitat naturale in cui vivono, sono classificati in zoofili (associati agli animali e trasmissibili all’uomo), geofili (saprofiti del suolo anche se occasionalmente possono essere causa di problemi dermatologici negli animali e nell’uomo) e antropofili (parassiti dell’uomo). Microsporum canis è il fungo zoofilo responsabile nella maggior parte dei casi delle dermatofitosi nel gatto e nel cane e riconosce come serbatoio preferenziale il gatto. Trichophyton mentagrophytes (si preferisce parlare di Trichophyton mentagrophytes complex in quanto si tratta di un complesso di specie distinguibili su base molecolare) è un altro fungo zoofilo che riconosce come serbatoio preferenziale i roditori. Nannizia gypsea (nota in passato come Microsporum gypseum) è il principale fungo geofilo, vive nel suolo decomponendo detriti cheratinici e può infestare il cane e, più raramente, il gatto. Come si manifesta la dermatofitosi (micosi) nel cane e nel gatto ? L’alopecia, focale o multifocale, rappresenta la presentazione clinica tipica nel cane e nel gatto ed è rappresentata da aree di forma frequentemente circolari, e ricoperte variabilmente da scaglie (Fig. 1 e 2).Le aree alopeciche si allargano in senso centrifugo arrivando ad interessare, nei casi più gravi, anche intere regioni corporee (alopecia diffusa) (Fig. 3). Fig. 1 - Alopecia focale sul padiglione auricolare di un gatto con dermatofitosi.Fig. 2 - Alopecia multifocale sulla testa di un gatto con dermatofitosi.Fig. 3 e in copertina - Alopecia diffusa in un cane con dermatofitosi. Le aree anatomiche più spesso coinvolte sono la testa, il muso, i padiglioni auricolari e le zampe, sia nel gatto che nel cane. Nel gatto manifestazioni non tipiche sono rappresentate da dermatite miliare, caratterizzata da lesioni papulo-crostose, dermatite esfoliativa, dermatite papulare, come descritta nel Devon Rex, e da lesioni nodulari come nello pseudomicetoma dermatofitico.Quest’ultimo, causato da una localizzazione dermica e sottocutanea del dermatofita che determina un’imponente flogosi piogranulomatosa, è caratterizzato da noduli, singoli o multipli, talvolta ulcerati e gementi un essudato contenente granuli (Fig. 4). Anche nel cane è frequente lo sviluppo di lesioni nodulari a sede dermica, il kerion dermatofitico, costituito da noduli singoli o multipli, alopecici, talvolta essudativi e localizzati più frequentemente sul muso, lungo la canna nasale, e sulle estremità distali (Fig. 5). I gatti Persiani e i cani Yorkshire Terrier manifestano una predisposizione a sviluppare forme croniche di dermatofitosi caratterizzate spesso da gravi segni clinici. In merito alla predisposizione del gatto Persiano alla dermatofitosi, è rilevante notare che la maggior parte dei casi descritti di pseudomicetoma dermatofitico coinvolge gatti di questa razza. Fig. 4 - Pseudomicetoma dermatofitico in un gatto persiano.Fig. 5 - Kerion dermatofitico sulla canna nasale di un cane. Come si fa la diagnosi di dermatofitosi? Dato che la dermatofitosi è una malattia contagiosa, è fondamentale ottenere rapidamente una conferma della presenza dell’infezione per poter eseguire un trattamento specifico e limitare la possibilità di contagio agli altri animali e alle persone conviventi. Secondo le recenti linee guida nessun test diagnostico dovrebbe essere considerato come “gold standard” ma di volta in volta, in base alla situazione clinica, ciascuna delle possibili tecniche potrebbe risultare più idonea ad individuare o ad escludere l’infezione fungina. Esame con la lampada di Wood Test di screening molto utile per evidenziare le infezioni sostenute da Microsporum canis ed è il primo esame che si esegue quando si ha il sospetto di una dermatofitosi. Quando vengono irradiati con questa luce, i ceppi di Microsporum canis emettono una caratteristica fluorescenza color giallo-verde o verde-mela, dovuta alla produzione di un metabolita del triptofano, la pteridina. Esame microscopico del pelo Tecnica diagnostica di semplice esecuzione che permette rapidamente di individuare gli elementi fungini, emettere diagnosi di dermatofitosi e iniziare una terapia senza attendere il risultato dell’esame colturale. Finalità della metodica è di visualizzare l’invasione dei tessuti cheratinizzati da parte degli elementi fungini rappresentati dalle ife e dagli artroconidi (Fig.6). Esame citologico Tecnica diagnostica riservata a lesioni legate alla localizzazione profonda di dermatofiti quali il kerion dermatofitico e lo psudomicetoma dermatofitico (Fig.7). Esame colturale Si esegue per ottenere la tipizzazione del dermatofita utilizzando terreni di coltura quali l’Agar Sabouraud destrosio e il DTM (Dermatophyte Test Medium) che è un terreno Sabouraud additivato di un indicatore di pH, il rosso fenolo, che permette di evidenziare il viraggio di colore del terreno indotta dai dermatofiti in crescita (Fig.8). Biopsia cutanea Può essere utilizzata nelle situazioni in cui si ha un forte sospetto clinico a cui non corrisponde una coltura positiva o in presenza di kerion e pseudomicetoma dermatofitico. Si possono richiedere colorazioni specifiche come la PAS (Periodic Acid Schiff) o la Grocott che permettono una miglior visualizzazione delle ife e degli artroconidi. Biologia molecolare Il principale vantaggio della PCR rispetto alla coltura è rappresentato dal poter ottenere i risultati in tempi molto più rapidi (1-3 giorni vs 7-21 gg). C’è però da considerare che la PCR è molto sensibile e rileva sia il DNA fungino vitale sia quello non vitale con la possibilità di evidenziare falsi positivi. Fig. 6 - Esame microscopico del pelo: pelo destrutturato avvolto da artroconidi fungini.Fig. 7 - Esame citologico di un peseudomicetoma dermatofitico: le frecce indicano la presenza di ife settate.Fig. 8 - Colonie di Microsporum canis su piastra con terreno DTM. Come si tratta la dermatofitosi? La terapia deve permettere la guarigione dell’animale, limitare la diffusione del contagio ad altri animali suscettibili o all’uomo e minimizzare la contaminazione ambientale per cui il miglior protocollo terapeutico prevede l’associazione di terapia topica, terapia sistemica e decontaminazione ambientale. La terapia topica si basa sull’utilizzo di antifungini come il miconazolo, l’enilconazolo o l’econazolo, applicabili come spugnature o shampoo, e permette di uccidere le spore presenti sul mantello e di minimizzare la dispersione di spore nell’ambiente. La terapia sistemica prevede l’utilizzo di antifungini come l’itraconazolo permettendo di raggiungere elementi fungini intrafollicolari e sterilizzando progressivamente il pelo di nuova formazione. La decontaminazione ambientale è necessaria per eliminare i peli infetti e le spore dall’ambiente e può essere realizzata aspirando tutti i giorni l’ambiente per rimuovere i peli infetti e con la regolare pulizia e lavaggio con acqua e normale detergente.Tutte le immagini sono gentilmente concesse dall'Autore “Medico Veterinario - (Dermatologia, Allergologia, Otologia veterinaria e Parassitologia cutanea).”Dr. Federico LeoneAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

L’ esame citologico e istologico sono essenziali per la formulazione od esclusione di una diagnosi in molti ambiti della medicina umana e veterinaria. Sempre più frequentemente il Medico Veterinario ricorre ad una biopsia citologica e/o istologica per confermare o escludere un determinato processo patologico a carico di un organo o di un tessuto (ad esempio il fegato, la cute, l’osso, ecc.). Perchè il Medico Veterinario deciderà di eseguire una Biopsia per Citologia o Istologia? Esame citologico o istologico, nel cane, gatto o cavallo, vengono eseguiti sempre più frequente in ambito Veterinario in quanto permettono, di effettuare una diagnosi accurata o di escludere altre patologie: questo step è essenziale per poter giungere ad una diagnosi definitiva, che a sua volta è determinante per indirizzare le scelte terapeutiche e i controlli successivi. Sulla base dei sintomi, degli esami di laboratorio e delle lesioni evidenziate, il medico Veterinario valuterà se eseguire un prelievo bioptico (biopsia) per esame citologico o Istologico. Cosa si intende per esame citologico? L’esame citologico (ovvero uno studio microscopico delle cellule presenti in un campione) viene effettuato su campioni costituiti da cellule prelevate solitamente mediante Ago Aspirato (biopsia con ago-fine), depositate su un vetrino, delicatamente strisciate e lasciate essiccare all’aria o con altri metodi di fissazione chimica. Come si effettua il prelievo per esame citologico? Diverse tecniche possono essere utilizzate. La tecnica più diffusa ed efficace è rappresentata dall’ ago spirato. In alcuni casi si ricorre invece a prelievi per scarificazione o spazzolamento del tessuto o utilizzo di tamponi (es. in vagina, congiuntiva, cute, ecc). L’agoaspirato (biopsia con ago-fine ) permette di ottenere campioni da organi superficiali come la cute (es noduli, molto comuni nei cani e nei gatti) o profondi/interni quali il fegato, la milza, la prostata, i polmoni e così via. Esempio di Ago-Biopsia con Ago fine (Ago Aspirato) Fig. 1 (sinistra) - Ago aspirato.Si localizza il nodulo/lesione, si inserisce l’ago e si fanno movimenti di aspirazione cercando di variare la direzione dell’ago per ottenere un campione il più abbondante possibile. Quando si vedrà penetrare il materiale nell’ ago si rilascia lo stantuffo, si estrae l’ ago e il materiale prelevato viene poi distribuito su in vetrino, strisciato e successivamente colorato con specifici kit per la citologia, quindi osservato al microscopio da un Medico Veterinario esperto in questo settore diagnostico. Fig. 2 (destra) - Cellule di Linfondo.Esempio di campione per esame citologico. Il campione è costituito da cellule distribuite singolarmente che analizzate nel dettaglio permettono di emettere una diagnosi o escluderne altre potenziali. Ago-Aspirato (Ago-biopsia) è un esame doloroso? Pericoloso? Si tratta di una tecnica semplice, ben conosciuta dal Medico Veterinario e ben tollerata dai cani e anche dai gatti. L’ago-biopsia con ago fine (Ago-Aspirato) è di rapida esecuzione, non richiede sedazione tranne in casi particolari, nella stragrande maggioranza dei casi è indolore e senza complicanze, anche in caso di prelievi per Ago-Aspirato di organi profondi/interni. Ago-Aspirato è Sempre Diagnostico? La Biopsia per Citologia, nel cane e gatto, sebbene abbia una elevata potenzialità, non è sempre diagnostica in quanto, indipendentemente dalla tecnica ed esperienza del Medico Veterinario che esegue il campionamento, i prelievi potrebbero non contenere un numero sufficiente di cellule per formulare una diagnosi citologica definitiva. Nel caso in cui un campione citologico non fosse diagnostico, si può ripetere l’ Ago-Aspirato-Biopsia con Ago Fine, trattandosi di una procedura semplice, oppure ricorrere alla Biopsia per esame Istologico che invece è un po’ più invasiva, indaginosa e costosa. Biopsia per esame istopatologico: che cos’è? La biopsia per istologia a differenza dell’ Ago-Biopsia per esame citologico, consiste nel prelievo, da parte del Medico Veterinario, di una porzione di tessuto (sia in cani, gatti che in altre specie) che verrà inviato in adeguato liquido di conservazione al laboratorio di referenza, dove verrà opportunamente processata per essere letta al microscopio da un patologo Veterinario specializzato. Biopsia per esame istologico: come si esegue? Diverse tecniche di prelievo possono essere utilizzate in base al tessuto da prelevare e alle indicazioni cliniche. L’ago biopsia tramite un ago di grosse dimensioni e calibro, può trattenere un frammento di tessuto (ad esempio dal fegato). Per “Biopsia escissionale” si intende un prelievo chirurgico in cui si rimuove completamente il nodulo, neoformazione, tessuto o organo sospetto (ad esempio un intero linfonodo). Per “Biopsia incisionale” si intende un prelievo spesso ottenuto con bisturi specifici (punch per biopsia o bisturi chirurgici) di piccole dimensioni (4-6 mm di diametro ad esempio per i “punch” cutanei) , utilizzati soprattutto dal medico Veterinario per effettuare biopsie cutanee nei cani gatti o altre specie. Quali controindicazioni alla biopsia per istologia? In base al tessuto da prelevare il Medico Veterinario valuterà se eseguire sedazione o anestesia oppure possa essere sufficiente una anestesia locale. Nei cani è possibile eseguire biopsia cutanea in anestesia locale in soggetti collaborativo in aree facilmente accessibili ovvero anestesia generale per distretti più complicati; la biopsia per istologia in un gatto richiederà quasi sempre una sedazione/anestesia, in quanto trattasi di una specie molto meno maneggevole del cane; vengono poi applicati solitamente dei punti di sutura che andranno rimossi; le biopsie da organi profondi possono richiedere il ricovero giornaliero. L’esame istologico è sempre diagnostico? Premesso che nessun esame di per sé è in grado di offrire la diagnosi di una malattia sempre e con assoluta certezza, l’esame istologico rappresenta per il Medico Veterinario il mezzo più diretto e accurato, seppure un po’ invasivo, per arrivare alla diagnosi di determinate patologie neoplastiche, degenerative, infiammatorie e così via. Sulle biopsie effettuate si possono inoltre effettuare indagini molto approfondite (es: colorazioni immunistochimiche, analisi genetiche/molecolari etc.) che nella stragrande maggioranza dei casi permettono di avere una diagnosi definitiva e molto accurata. In Medicina Veterinaria l’impiego di Biopsia con Ago Fine (Ago-Aspirato) o di Biopsia per esame istologico sono sempre più diffuse, possono essere effettuate in tutte le specie animali ( cani ,gatti ,Cavalli, Bovini, animali esotici, volatili etc), sono di facile e sicura esecuzione, non richidono da parte del medico Veterinario attrezzature particolari e rappresentano il metodo più rapido ed economico per definire l’ origine di una patologia neoplastica, infiammatoria o di altra derivazione. “Med. Vet; MS Ematologia di Laboratorio (SIMEL); Esperto Mylav”Dr. Carlo PorettiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

La perdita di appetito è uno dei più comuni disturbi che si possono riscontrare nel cane. Può trattarsi di una condizione transitoria di poco rilievo ma può anche riflettere uno stato patologico. Una totale perdita di appetito viene definita “anoressia”, mentre una parziale diminuzione dell’appetito viene indicata dal termine “iporessia”.Quando la perdita di appetito si prolunga nel tempo può causare una carenza energetica, portando a dimagramento ed altri problemi con rilevanti conseguenze, come debolezza, anomalie delle difese immunitarie ed alterazioni della funzionalità intestinale.Da cosa viene stimolato l’assunzione di alimento? L’assunzione di cibo viene sollecitato da diversi stimoli sensoriali, come la temperatura, la consistenza, la palatabilità e il sapore del cibo, percepiti soprattutto in base alle capacità olfattive del cane.Anche diversi stimoli ambientali possono influenzare, positivamente o negativamente, l’assunzione di cibo, come ad esempio fornire l’alimento ad orari specifici, in condizioni ambientali sicure ed accomodanti per il pet o una persona familiare che offre l’alimento. Esperienze passate, positive o negative, associate a questi fattori ambientali possono stimolare o inibire l’assunzione di cibo. Dopo l’ingestione dell’alimento diversi stimoli nel tratto gastroenterico determinano una riduzione della sensazione di fame, portando il cane ad interrompere l’assunzione di cibo.Alcuni esempi sono gli stimoli generati dai recettori meccanici presenti nello stomaco, dovuti alla sua distensione in presenza di alimento, mentre altri stimoli sono di natura ormonale, come nel caso dell’insulina, un ormone rilasciato dal pancreas dopo l’assunzione del pasto. Quali indagini si effettuano in corso di anoressia Per indagare le cause di perdita di appetito in un cane, è importante fornire al Medico Veterinario informazioni dettagliate sul tipo e quantità di cibo assunto dal cane, possibilmente indicando la marca, in caso di cibo commerciale, tramite una foto dell’etichetta o portando una confezione da mostrare alla visita medica.Bisogna indicare anche gli altri alimenti forniti durante il giorno, come cibo dalla tavola, snack fuori pasto o integratori alimentari. E' utile anche specificare quali sono le condizioni ambientali nelle quali viene fornito il pasto ed eventuali cambiamenti avvenuti nell’ultimo periodo, come traslochi, l’introduzione di un nuovo pet in casa o altre condizioni psicologicamente stressanti che possono inibire l’appetito del cane. È importante riferire al medico veterinario se il cane risulta interessato al cibo, poiché in questi casi l’anoressia può essere dovuta ad un problema di masticazione o ingestione dell’alimento (vedi paragrafo successivo, “Disfagia”). Vanno anche riferite al Veterinario ulteriori informazioni come per esempio eventuali farmaci assunti dal cane o la possibilità che siano stati ingeriti accidentalmente farmaci o droghe, poiché l’assunzione di queste sostanze può talvolta inibire l’appetito. Un esame fisico completo permetterà successivamente al Veterinario di valutare la condizione corporea generale e l’eventuale presenza di alterazioni che possono essere correlate alla perdita di appetito, come la presenza di dolore cronico o grave. Sulla base di queste valutazioni anamnestiche e cliniche, il Medico Veterinario potrebbe richiedere ulteriori indagini, per esempio esami del sangue (es: emocromocitometrico e profilo biochimico sierico), delle feci (per valutare la presenza di parassiti intestinali), esame delle urine o anche esami di diagnostica per immagini (per esempio ecografia addominale).Nei casi più complessi potranno essere necessarie indagini più specifiche, come esami citologici, test ormonali, test per specifiche malattie infettive (es. toxoplasmosi) o indagini di diagnostica per immagini avanzata come ad esempio la tomografia computerizzata. Figura 1 - cane affetto da grave dimagrimento, evidenziabile dalla prominenza di diverse strutture ossee (vertebrali, iliache e costali). Il cane presentava uno scarso appetito ed era affetto da una grave forma di enteropatia che non permetteva una corretta digestione ed assorbimento delle principali sostanze nutritive. Lo scarso appetito era presumibilmente legato all’infiammazione intestinale cronica. Possibili cause di anoressia nel caneCause ambientali Cani sottoposti a particolari condizioni stressanti possono essere inibiti ad alimentarsi correttamente; la presenza di nuovi animali in casa, una modifica della normale routine alimentare giornaliera o un cambio di abitazione possono influenzare negativamente lo stato psicologico del cane ed indurlo ad alimentarsi di meno. Cambio di dieta Un repentino cambio di dieta, solitamente con alimenti meno appetibili, può causare una diminuzione dell’appetito nel cane. Farmaci anoressizzanti o tossine Alcuni effetti collaterali di vari farmaci possono determinare una diminuzione dell’appetito, causando alterazioni del tratto gastroenterico, come nel caso di farmaci antinfiammatori non-steroidei o farmaci analgesici, oppure provocando una sensazione di nausea, come nel caso di farmaci chemioterapici o alcuni antibiotici. Anche l’ingestione accidentali di alcuni farmaci o tossine, come droghe o piante tossiche, può causare nausea ed una carenza di appetito. Malattie infiammatorie e dolorifiche Lo sviluppo di febbre e la produzione di alcune sostanze chimiche, le citochine, da parte dell’organismo in corso d’infiammazione possono influenzare il sistema nervoso centrale, inibendo il “centro della fame” e causando anoressia.Talvolta queste patologie infiammatorie sono causate dall’infezione da parte di agenti infettivi, come i batteri (Figura 2). Anche un’aumentata sensazione di dolore o di malessere generale può inibire lo stimolo della fame, come nel caso di una frattura ossea o come il caso di cani affetti da grave parodontopatia (Figura 3). Figura 2 - urine di cane affetto da infezione delle vie urinarie. Dopo aver centrifugato le urine e visualizzato il sedimento tramite un microscopio con lente ad elevato ingrandimento (1000x), si possono osservare diversi batteri di forma coccobacillare, talvolta disposti in formazione di “catenelle” (frecce).Il cane era stato portato in visita perché appariva abbattuto, aveva perso l’appetito ed urinava spesso.Figura 3 - cane affetto da parodontopatia. Si evidenzia in foto un marcato accumulo di tartaro sui denti e una infiammazione delle strutture gengivali, che appaiono arrossate. Il cane era progressivamente diventato iporessico nell’arco delle settimane a causa del dolore causato durante la masticazione dell’alimento. Il trattamento dell’anoressia Poiché le cause scatenanti della perdita di appetito possono essere estremamente differenti è importante individuare e trattare la patologia sottostante in modo specifico, permettendo al cane di tornare ad alimentarsi spontaneamente. In condizioni di elevato stress ambientale risulta necessario minimizzare o eliminare gli eventi scatenanti permettendo al cane di alimentarsi in un ambiente tranquillo, somministrando i pasti seguendo una routine giornaliera o evitando repentini cambi di dieta. Nel caso in cui risultasse necessaria la sostituzione dell’alimento (cambio di dieta), è indicato modificare la composizione del pasto nell’arco di almeno 4-5 giorni aumentando il dosaggio del nuovo alimento a scapito di quello da sostituire. La somministrazione di farmaci con effetti collaterali anoressizzanti, ovvero che diminuiscono la sensazione di fame, deve possibilmente essere sospesa, in accordo con il Veterinario e solo se la sospensione risulta compatibile con le condizioni patologiche che affliggono il cane. Nel caso di ingestione o intossicazione accidentale di tossine o farmaci è consigliato contattare quanto prima il Veterinario per avere ulteriori indicazioni su come procedere, portando eventualmente il cane presso un Pronto Soccorso Veterinario per effettuare delle procedure in urgenza. La presenza di infiammazione o grave dolore deve sempre essere trattata effettuando oculate terapie mediche che permettano di alleviare lo stato infiammatorio, ad esempio utilizzando specifici antibiotici in corso di un’infezione batterica, oppure utilizzando farmaci antinfiammatori adatti al cane ed alla malattia sottostante. Le opzioni terapeutiche necessarie in corso di patologie del tratto gastroenterico sono molto variabili, ad esempio una condizione di gastroenterite può essere trattata effettuando cambi di dieta, somministrando farmaci antiparassitari, farmaci antinfiammatori o di altra natura, in base alle cause scatenanti. Nel caso di specifiche disfunzioni d’organo è necessario supportare l’organismo per evitare conseguenze secondarie alla loro mancata funzionalità, ad esempio somministrando fluidi ricchi di elettroliti nei casi più gravi di insufficienza renale. La somministrazione di farmaci oressizzanti, ovvero che stimolano l’appetito, o con effetto antiemetico, ovvero che inibiscono la sensazione di nausea, può essere presa in considerazione dal Veterinario in specifici casi. Questi farmaci hanno un effetto a breve termine, pertanto il loro utilizzo viene spesso effettuato in supporto ad altre terapie precedentemente citate. Nei casi di anoressia più prolungata o nel caso in cui il cane fosse impossibilitato a mangiare spontaneamente, come nel caso di un cane che ha subito un’importante procedura chirurgica o che si trova in stato comatoso, possono essere messe in atto delle procedure di alimentazione enterale, utilizzando degli appositi sondini inseriti direttamente nello stomaco o nell’intestino, o di alimentazione parenterale, utilizzando dei sondini endovenosi, garantendo in tal modo la somministrazione adeguata di sostanze nutritive fino ad un’appropriata guarigione. La riduzione di appetito (iporessia) o la perdita di appetito (anoressia) nel cane, devono sempre allarmare il proprietario ed indurlo a consultare tempestivamente un Medico Veterinario. Articolo redatto in collaborazione con il Dr. Francesco Lunetta.Tutte le immagini sono gentilmente concesse dagli Autori. “DVM, Diplomato ECVIM-CA, EBVS® - European Veterinary Specialist in Small Animal Internal Medicine - Animali da compagnia, Endocrinologia non riproduttiva, medicina interna e terapia (Malattie Metaboliche).”Prof. Federico FracassiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}
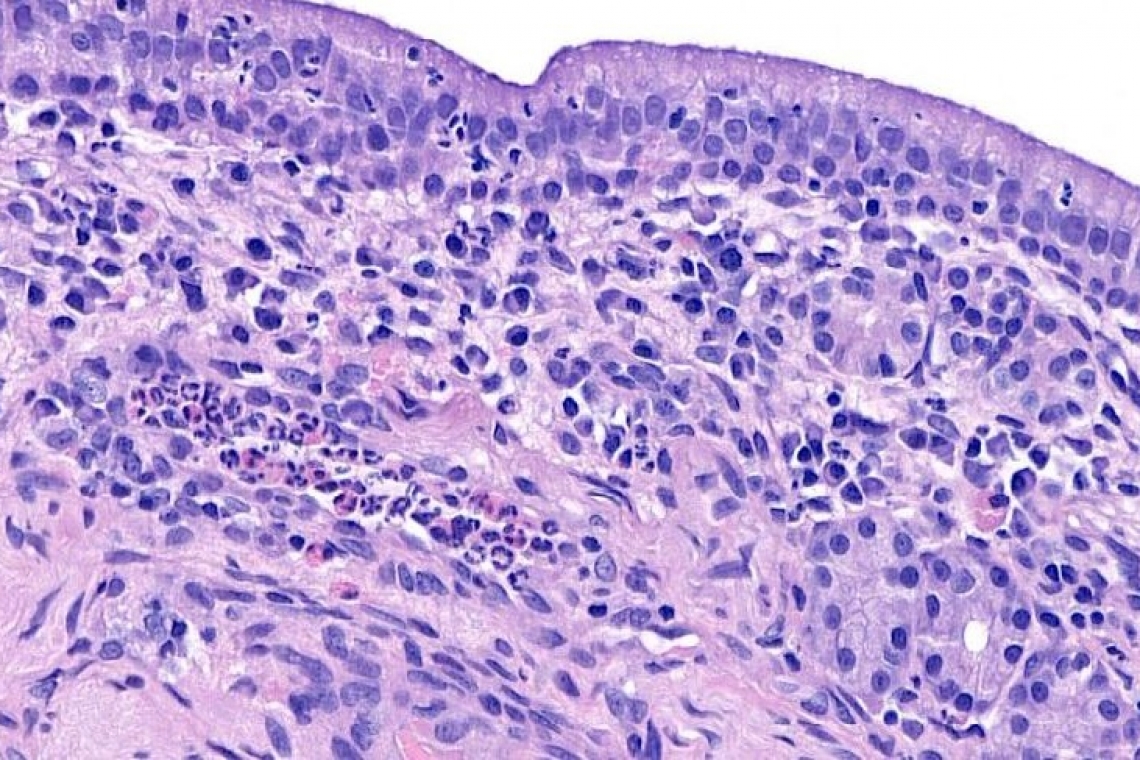
Che cos’è l'esame istologico in medicina veterinaria? L’esame istologico è uno strumento diagnostico che prevede l’analisi di un campione di tessuto ad opera di un medico veterinario esperto e/o specializzato in anatomia patologica veterinaria. Il campione esaminato viene visualizzato al microscopio o su uno schermo. In questi ultimi anni infatti si stanno diffondendo sistemi di scansione che trasformano l’immagine del microscopio in un file digitale visualizzabile tramite un computer. A cosa serve? L’esame istologico ha l’obiettivo di fornire la diagnosi della patologia nel campione esaminato. L’istopatologo che esamina il preparato istologico produce un referto da fornire al medico veterinario. Il referto include la diagnosi ma anche altre informazioni, per orientare la gestione clinica del paziente in base alla patologia diagnosticata: terapia, monitoraggi, ulteriori accertamenti diagnostici necessari. Su che tessuti può essere eseguito? L’esame istologico si può eseguire su qualsiasi tipologia di tessuto: dal nodulo asportato dalla cute al campione bioptico millimetrico prelevato da un organo interno o una cavità corporea (come quella nasale). Cosa contiene il referto Oltre alla diagnosi, il referto contiene una descrizione del quadro microscopico osservato dall’istopatologo. Nella descrizione sono presenti molte informazioni, alcune delle quali di particolare importanza in funzione del processo patologico/tipo di campionamento. In caso di asportazione completa di una lesione, un elemento particolarmente rilevante è la valutazione dei margini di escissione. In caso di neoplasia informazioni su parametri morfologici e/o sul grado di proliferazione cellulare (numero di mitosi/conta mitotica/indice mitotico) possono avere rilevanza nel definire la prognosi. Tempi di lavorazione del campione e refertazione Il tempo che intercorre tra il campionamento all’ottenimento del referto è variabile. Da un minimo di 2-3 giorni fino a qualche settimana.La tempistica può variare in funzione di vari fattori: 1) fattori logistici: tempo che intercorre dal campionamento al conferimento al laboratorio; 2) fattori tecnici: tempo di fissazione di campioni, necessità di decalcificare campioni che contengono tessuto osseo; necessità di eseguire maggiori sezioni e campionamenti per lesioni di complessa valutazione; 3) “complessità” del caso clinico che può richiedere maggior tempo di osservazione, consulto con altri patologi, ricerca bibliografica. Limiti dell’esame istopatologico Come tutti le tecniche diagnostiche l’esame istopatologico ha grandi potenzialità e vantaggi, ma anche limiti che possono dipendere da fattori tecnico-strumentali (tipo e qualità del campionamento) o fattori biologici (tipo di tessuto, tipo di processo patologico). Scarsa fissazione e autolisi I campioni di tessuto che sono destinati all’esame istopatologico saranno posti in un apposito liquido “fissante” che ha la funzione di evitare al tessuto di colliquarsi o seccarsi. Infatti un campione non adeguatamente “fissato" può non essere valutabile e quindi non essere utile per diagnosi. Quantità La quantità di tessuto esaminato può influire sulla qualità della diagnosi. E’ abbastanza intuitivo comprendere che, l’esame di campioni tissutali di dimensioni molto piccole potrebbero non contenere sufficienti informazioni per arrivare alla diagnosi definitiva. Allo stesso tempo i campionamenti bioptici microscopici hanno il grande vantaggio di consentire il raggiungimento dell’organo da campionare con procedure mini-invasive. Fig. 1 - Emangioma cutaneo Diagnosi “non definitiva” Può capitare, non raramente, che la diagnosi riportata nel referto non identifichi in maniera definitiva ed univoca un preciso processo o entità patologici.Questo può essere causato da vari motivi: viene esaminata un certo tipo di neoplasia ma questa può avere aspetti microscopici similari e sovrapponibili ad altre neoplasie e quindi non è possibile definire precisamente di che neoplasia si tratti. alcuni tessuti tumorali possono essere molto simili nella loro variante benigna e maligna, pertanto può non essere possibile discriminare il grado di malignità della lesione. si identifica un processo infiammatorio ma non se ne visualizza/identifica la causa. si esamina un campione parziale della lesione e questo non contiene tutte le alterazioni che permettono di formulare una diagnosi definitiva o contiene alterazioni aspecifiche che sono comuni a processi patologici di varia natura. più processi possono essere comporaneamente presenti e questo complica la valutazione. Inoltre un processo potrebbe “oscurare” l’altro. Esami addizionali L’esame istologico è uno strumento che si inserisce nell’algoritmo diagnostico del medico veterinario curante e che quindi lo integra con i tutti i dati clinici per procedere con la gestione del paziente. L’esame istologico può non fornire una diagnosi completa e l’istopatologo potrebbe suggerire degli esami addizionali da eseguire sul campione già inviato (per esempio indagine istochimica, immunoistochimica, o di biologia molecolare) o su un nuovo campione (per esempio tamponi o biologia molecolare per identificare agenti infettivi) per approfondire e definire la diagnosi. Fig. 2 - MastocitomaIn copertina: esame istologico di mucosa nasale: riniteTutte immagini sono gentilmente concesse dall'Autore“DVM, PhD in Veterinary Science, Diplomata ECVP, EBVS® - European Specialist in Veterinary Pathology (Istologia Generale, Patologia Urinaria, Patologia Ossea, Patologia del Cavo Orale)”Dr.ssa Silvia BenaliAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}
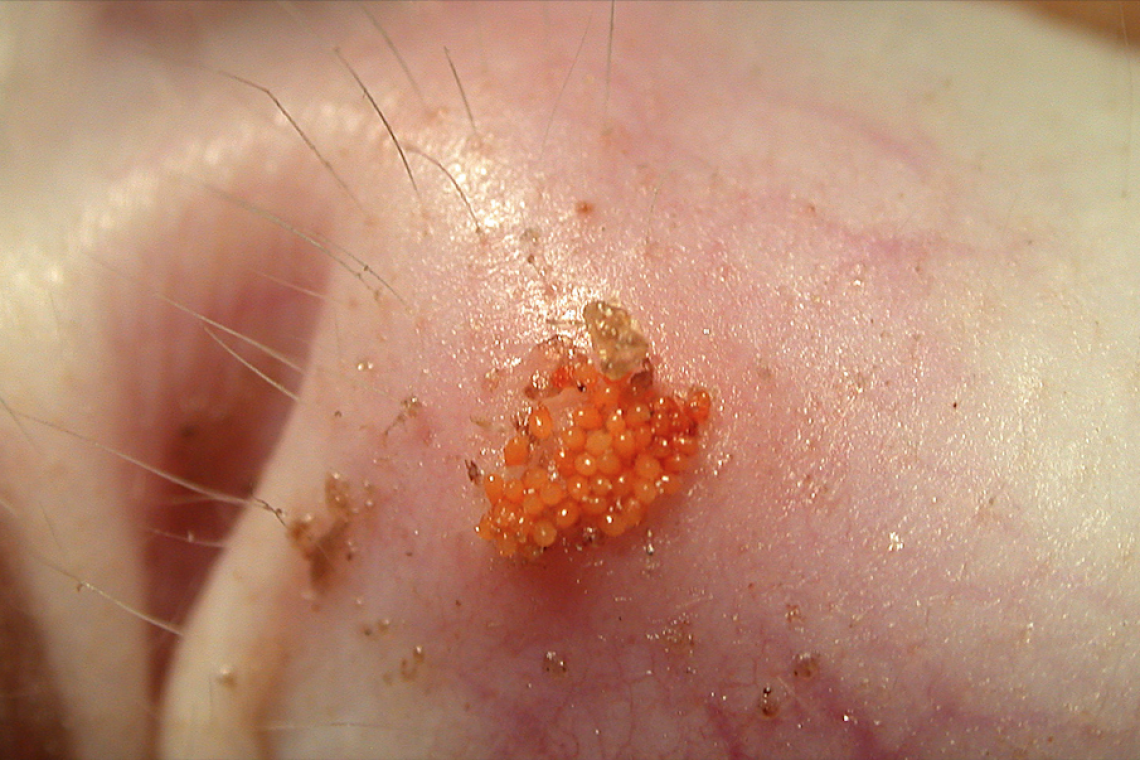
Cos’è la trombiculosi nel cane e nel gatto ? La trombiculosi nel cane e nel gatto è una malattia dermatologica parassitaria dovuta all’infestazione di larve di acari appartenenti alla famiglia Trombiculidae. In Europa la specie più comune è rappresentata da Neotrombicula autumnalis. La caratteristica di questa famiglia è che solo lo stadio larvale è parassita mentre le ninfe e gli acari adulti, vivono liberi nell’ambiente esterno. Le larve sono parassiti obbligati, non sono strettamente ospite-specifiche e possono infestare il cane, gatto e diversi altre specie animali, uomo compreso. Le larve esapodi di Neotrombicula autumnalis sono ovoidali e sono caratterizzate da un tipico colore rosso-arancio (Fig.1). Fig. 1 - Larva esapode dal caratteristico color arancio La femmina depone uova sferiche sul terreno da cui schiudono, dopo circa una settimana, le larve che si muovono attivamente sul terreno e risalgono sull’erba in attesa del passaggio dell’ospite; una volta raggiunto l’ospite le larve si agganciano per mezzo dei cheliceri e si alimentano per 3-15 giorni. Dopo essersi alimentata la larva cade sul terreno e completa il suo ciclo biologico nell’ambiente. In Europa le femmine generalmente depositano le uova in primavera e in estate per cui le larve sono particolarmente abbondanti in tarda estate e in autunno ma, in funzione delle condizioni climatiche, si possono verificare più cicli completi nel corso di un anno per cui non è infrequente il riscontro di larve in altre stagioni. La trombiculosi è una zoonosi? La Trombiculosi non è considerata una zoonosi, l’uomo si infesta direttamente dall’ambiente, anche se non si esclude una possibile trasmissione dall’animale all’uomo. Sono a maggior rischio di infestazione le persone che, per motivi professionali o ricreativi, soggiornano in campagna o in zone forestali nei periodi in cui sono presenti le larve. Negli individui non sensibilizzati si osservano macule e papule pruriginose mentre nei soggetti sensibilizzati il prurito è molto intenso e accompagnato da orticaria, papule, vescicole, febbre e linfoadenomegalia. Le lesioni si localizzano principalmente sui polsi, sulla superficie flessoria degli avambracci, sulla linea di cintura, sulle caviglie, sui cavi poplitei e sulle cosce. Come si manifesta la trombiculosi nel cane e nel gatto ? I segni clinici nel cane e nel gatto si osservano soprattutto nelle aree corporee a contatto con il terreno quali regione ventrale, spazi interdigitali, letto ungueale, muso e padiglioni auricolari, in particolare all’interno della sacca marginale posta alla base del padiglione (tasca di Henry), tendendo a formare degli aggregati individuabili per il caratteristico colore rosso-arancio (Fig.2). Fig. 2 - Aggregati di Trombicula sulla testa di un gatto In alcuni soggetti l’infestazione è completamente asintomatica e gli animali possono essere condotti a visita per la scoperta da parte del proprietario di granuli di colore arancione sul corpo dell’animale o essere casualmente rilevati durante il controllo sanitario annuale per la vaccinazione. Altri soggetti manifestano prurito di intensità variabile, da moderato a intenso, probabilmente legato all’instaurarsi di fenomeni di ipersensibilità individuale che può persistere anche dopo che le larve hanno abbandonato l’ospite. Alcuni gatti presentano quadri di dermatite miliare e alopecia autoindotta. Come si fa la diagnosi di trombiculosi nel cane e nel gatto ? La diagnosi si basa sull’anamnesi e l’osservazione macroscopica e microscopica dei parassiti. L’esame visivo del mantello con lente di ingrandimento evidenzia piccoli aggregati di larve di colore arancione (Fig. in copertina).L’esame microscopico del materiale raccolto mediante del nastro adesivo trasparente o raschiato cutaneo superficiale consente l’identificazione dei parassiti (Fig.4). Fig. 4 -: Esame microscopico: diverse larve raccolte mediante raschiato cutaneo superficiale Come si tratta la trombiculosi? Il trattamento è relativamente semplice, in quanto è noto che una varietà di prodotti ectoparassicidi è efficace, ma la reinfestazione può essere frequente nei soggetti con accesso alle aree infestate.In copertina: piccoli aggregati di larve di colore arancioneTutte le immagini sono gentilmente concesse dall'Autore. “Medico Veterinario - (Dermatologia, Allergologia, Otologia veterinaria e Parassitologia cutanea).”Dr. Federico LeoneAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

In ambito medico, per incontinenza urinaria si intende la perdita involontaria delle urine. Ciò significa che l’animale non si accorge che sta perdendo le urine e non c’è in alcun modo una componente di volontarietà nel sintomo.Questo primo aspetto è importante per il proprietario, il quale deve cercare di capire, a volte con l’aiuto del veterinario e per aiutare il veterinario stesso, se il proprio animale appunto “perde” le urine o piuttosto urina volontariamente in casa.In questo secondo caso gli anglosassoni utilizzano un valido termine che è periuria (tipico del gatto, da noi tradotto come “urinazione in luoghi inappropriati”) per descrivere appunto il fatto che l’animale urina dove non dovrebbe (esempio fuori dalla lettiera, sul divano o sul letto) ma a causa di un suo malessere urologico o comportamentale. Come molti di voi lettori/lettrici già sanno, le urine sono prodotte dai reni, si raccolgono nelle pelvi renali (o bacinetti renali) e tramite gli ureteri raggiungono la vescica.La vescica stocca le urine durante la giornata (99% del tempo) grazie al fatto che le c.d. strutture sfinteriali a livello vescico-uretrali sono “chiuse”.Quando la vescica è piena una serie di stimoli sensoriali e motori portano alla minzione ovvero alla contrazione ed allo svuotamento della vescica stessa (1% del tempo). Perché ciò avvenga le strutture sfinteriali devono rilassarsi e permettere il passaggio dell’urina che poi arriva all’esterno tramite l’uretra e il meato urinario (che si trova nel vestibolo vaginale nella femmina o nel glande del maschio).In un animale con incontinenza urinaria, qualcosa in questo apparentemente semplice, ma in realtà molto complesso, sistema non funziona come dovrebbe! L’incontinenza urinaria viene approcciata in ambito clinico in vari modi.Il modo più semplice e pratico è quello che cercare di comprenderne bene alcuni aspetti che oggi chiamiamo fenotipici ovvero il quando avviene (esempio quando il cane dorme o è sdraiato o in qualunque momento della giornata), il come avviene (esempio se l’incontinenza è continua e a piccole gocce piuttosto che abbondante e magari dopo la minzione), in quale tipologia di animale avviene (gatto vs cane; animale giovane vs anziano; castrano vs intero) e se l’incontinenza è associata o meno ad altri sintomi urologici o neurologici.Il proprietario ha un ruolo fondamentale per effettuare questa caratterizzazione e molte domande che verranno formulate da noi veterinari sono appunto mirate a capire questi aspetti. Nel cane, una delle situazioni più comuni che porta a incontinenza urinaria è la c.d. incontinenza urinaria post-sterilizzazione. Si tratta di una problematica relativamente comune e che colpisce soprattutto le femmine (occasionalmente i maschi).La sterilizzazione si associa alla scomparsa di ormoni sessuali che sono utili anche alle vie urinarie.In particolare, l’assenza di estrogeni si associa alla comparsa di una ridotta capacità di continenza delle urine in vescica legata a ridotta attività e debolezza delle strutture sfinteriali. In termine tecnico si parla di USMI (urethral sphincter mechanism incompetence o incompetenza dei meccanismi sfinteriali uretrali).Sulla base di numerosi studi scientifici, i fattori che ad oggi sono stati maggiormente associati alla comparsa di incontinenza urinaria post-sterilizzazione sono la precocità con cui viene effettuata la sterilizzazione e la mole che l’animale raggiungerà da adulto: in parole più semplici il rischio sarà maggiore quanto prima la cagna sarà sterilizzata e quanto più grande sarà da adulta.Per queste ragioni oggi sappiamo che il rischio è più significativo per i cani grossa mole. Anche nel maschio la mole dell’animale sembra essere un fattore predisponente alla comparsa di questo sintomo mentre non è noto il ruolo della precocità della sterilizzazione.Nel gatto, per nostra fortuna, il problema non si verifica in associazione alla sterilizzazione, ma esistono rare forme congenite di incompetenza dei meccanismi sfinteriali uretrali che rendono incontinenti i gattini già alla nascita. I cani femmina che soffrono di incontinenza post-sterilizzazione hanno alcuni sintomi caratteristici: l’incontinenza compare a distanza di mesi/anni dalla sterilizzazione; l’incontinenza è tipicamente saltuaria/occasionale all’inizio, poi può aumentare di frequenza; il cane è incontinente soprattutto quando dorme o riposa ed è sdraiato (si pensa che questo sia secondario ad un ridotto controllo volontario associato a un aumento della pressione a livello addominale); il cane sta bene per tutto il resto e di solito non ha altri sintomi specifici.Molti animali incontinenti (a prescindere dalla causa) si lambiscono frequentemente l’area genitale poiché la trovano imbrattata di urina e possono soffrire di dermatite nell’area perineale sempre legata al contatto prolungato della cute con l’urina. La diagnosi di questo tipo di incontinenza urinaria si ottiene con una visita urologica approfondita (di solito nella norma) che come avete potuto leggere sopra, tuttavia, comprende tante domande per quella che si chiama la raccolta anamnestica.ll protocollo diagnostico prevede l’esecuzione di diagnostica per immagini (ecografia addominale o in taluni casi radiografie), esami ematochimici di base ed esame delle urine con urinocoltura.Di solito i risultati di questi esami sono nella norma. Trattandosi tuttavia di una diagnosi che noi veterinari definiamo “ad esclusione” o “per esclusione”, oggi esiste la forte raccomandazione di eseguire anche l’esame endoscopico (endoscopia delle vie urinarie) mirato ad escludere eventuali malformazioni che possono essere esse stessa causa o concausa dell’incontinenza urinaria.Tra le più comuni malformazioni presenti nella cagna ricordiamo i c.d. setti vaginali o l’ectopia degli ureteri (vedi dopo). Un primo aspetto che il proprietario di una cagna che soffre di incontinenza urinaria post-sterilizzazione deve capire è che, nella maggior parte dei casi (come scritto sopra), il cane sta “bene” e il problema della perdita urinaria è appunto un “problema” soltanto per noi umani!Questo poiché in alcuni casi, vedi ad esempio cani di grossa mole che vivono esclusivamente in casa, le perdite urinarie possono essere davvero abbondanti e creare un disagio notevoli per il proprietario. Il disagio è sicuramente inferiore per gli animali che vivono fuori gran parte della giornata. Esistono vari approcci terapeutici per risolvere o più spesso ridurre il sintomo incontinenza in corso di incontinenza post-sterilizzazione. Si va dal “semplice” approccio farmacologico in monoterapia o terapia combinata, a interventi eseguiti per via endoscopica, fino a interventi di nuova generazione (es.: applicazione di un c.d. sfintere artificiale).La decisione su quale approccio utilizzare deve essere presa in accordo con il veterinario e su suo consiglio e sulla base della gravità del sintomo e del “disagio” che questo sintomo ci arreca come proprietari.Uno dei farmaci che maggiormente utilizziamo si chiama fenilpropanolamina ed è un farmaco che, quando somministrato con costanza, aumenta il tono delle strutture sfinteriali e può portare a ottimi risultati. Come tutti i farmaci, non è privo di effetti collaterali e di conseguenza l’utilizzo deve essere valutato attentamente in termini di effettiva necessità di iniziare il trattamento e di dose da utilizzare. Anche il dosaggio può essere modulato in modo significativo su attento consiglio del veterinario. Una malattia spesso sottovalutata e causa di incontinenza urinaria nel cane (rara nel gatto, ma possibile) è una malformazione che prende il nome di ectopia degli ureteri. Per ectopia degli ureteri si intende il fatto che gli ureteri non sboccano nella loro sede normale (c.d. trigono vescicale o vescico-uretrale), ma sboccano “altrove” e sono appunto “ectopici”.Lo sbocco degli ureteri in corso di ectopia ureterale può essere molto vicino alla posizione normale, lungo il decorso dell’uretra o nella vagina. Nel maschio, talvolta, lo sbocco può essere a livello della prostata. Il tipo di ectopia e la sede della stessa condizionano enormemente la gravità del sintomo. L’ectopia degli ureteri è maggiormente segnalata in cani di media/grossa taglia quali ad esempio il Golden retriever, il Labrador retriever, il Siberian Husky, il Samoiedo, l’Amstaff, i Bulldog e il Border Collie, ma possono essere colpiti anche i meticci o animali di piccola taglia come alcuni Terrier e il Barboncino.Si potrebbe supporre che un animale con ectopia degli ureteri debba sempre e per forza essere gravemente incontinente, tuttavia questo non è vero e molti animali con questa malformazione addirittura non hanno incontinenza o hanno un sintomo saltuario.Nei casi più gravi l’incontinenza è continua (esempio piccole gocce di urina che fuoriescono durante tutta il giorno) e presente dalla nascita.Trattandosi di una malformazione, l’ectopia ureterale è presente già dalla nascita, ma i sintomi possono comparire già nel neonato, nel cucciolo o nell’animale molto giovane, o talvolta soltanto nell’adulto.È oggi ben noto, inoltre, che l’ectopia degli ureteri così come altre malformazioni delle vie urinarie possono associarsi a infezioni delle vie urinarie ricorrenti. La diagnosi di ectopia degli ureteri si basa anche in questo caso sulla visita urologica completa e su una corretta e approfondita raccolta anamnestica.Il protocollo diagnostico prevede l’esecuzione di esami ematochimici di base, esame delle urine, urinocoltura e diagnostica per immagini (ecografia e radiologia). In taluni casi può essere utile la tomografia computerizzata.Anche in questo caso, tuttavia, l’esame d’elezione per la maggior parte dei pazienti è l’endoscopia delle vie urinarie. L’endoscopia, infatti, consente di diagnosticare con certezza l’ectopia ureterale e oggi, tramite un intervento con laser consente di risolvere il problema in sede endoscopica senza ricorrere ad un classico intervento chirurgico a livello addominale.La chirurgia rimane comunque l’unica soluzione per alcune tipologie di ectopia ureterale. La prognosi di questa malattia, che ricordiamo è una malformazione, è buona se il paziente riceve il giusto trattamento a seguito di una corretta diagnosi.In molti casi l’incontinenza viene completamente risolta, o comunque si assiste, anche grazie a trattamenti combinati (es.: ablazione laser + farmaci), ad un significativo miglioramento della situazione che diventa compatibile con una gestione non troppo stressante né per il cane né per il proprietario.Vista la complessità della situazione, è evidente come sia necessario rivolgersi ad un veterinario esperto per poter ricevere i giusti consigli. È innegabile, tuttavia, che anche i costi economici, oltre a quelli emotivi, possono essere importanti quando si ha un cane con questa problematica. Le cause di incontinenza urinaria sono tuttavia numerose e a volte questo sintomo si compagna ad altri sintomi/segni clinici di natura urologica.Alcuni cani che soffrono di urolitiasi (calcoli alle vie urinarie), infezioni delle vie urinarie, malformazioni o più raramente neoplasie delle vie urinarie, possono essere talvolta incontinenti oltre a mostrare altri segni più caratteristici quali difficoltà a urinare, emissione di piccole quantità di urina frequentemente durante la giornata, dolore alla minzione ed ematuria.In questi casi sarà necessario un protocollo diagnostico completo e mirato a identificare la causa del problema prima di poter decidere la terapia. In molti di questi casi la prognosi è buona. Ultima (ma non ultima) condizione da valutare quando si ha un cane o un gatto con incontinenza è quella neurologica. In questi casi, la visita neurologica sarà fondamentale e potrà evidenziare problematiche di vario tipo, ma nella maggior parte dei casi di incontinenza di tipo neurologico si tratta di malattie del midollo spinale e dei nervi spinali. In conclusione, l’incontinenza urinaria è una condizione relativamente frequente nel cane e rara nel gatto.Si tratta di un sintomo da non sottovalutare mai e che deve richiedere una valutazione approfondita da parte del medico veterinario.Capire qual è il problema, in questo come in altri casi, è il primo passo per poter decidere che terapia impostare ed avere i risultati che speriamo.Oggi, le conoscenze e la tecnologia che possiamo applicare in ambito medico hanno permesso molti passi avanti anche in ambito urologico. Dobbiamo saper sfruttare al meglio tutto ciò per poter assicurare ai nostri animali una buona qualità di vita. “DVM, Professore associato Ospedale veterinario universitario (DIMEVET) Alma Mater Studiorum – Università di Bologna - Esperto MYLAV – Nefrologia e Urologia”Prof. Francesco DondiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

Negli ultimi anni il coniglio è diventato sempre più popolare grazie alla sua capacità di adattamento alla vita in famiglia, è simpatico e intelligente, si fa coccolare e morde raramente.Esistono più di 60 razze domestiche che si differenziano tra loro per varietà di forme, dimensioni e colori e ha un’aspettativa di vita compresa in media tra i 9 e 12 anni. Il coniglio è erbivoro, la sua dieta è costituita principalmente da fieno e vegetali. Il fieno è la parte più importante della dieta; si possono utilizzare fieni misti oppure fieni specifici come il fieno di fleolo, di avena, di segale, di orzo e di erba medica. Quest’ultimo è consigliato nei coniglietti perché, essendo ricco di calcio, favorisce lo sviluppo osseo e riduce la presenza di malattie metaboliche legate alla carenza dello stesso.Nei conigli adulti si sconsiglia il fieno di erba medica poiché contenendo più calorie e proteine di quanto ne richieda la razione giornaliera, potrebbe causare disturbi gastrointestinali e obesità.Il fieno deve essere lasciato sempre a disposizione del nostro coniglio, è ricco di vitamine, minerali e proteine e favorisce una sana motilità gastrointestinale e un adeguato consumo dei denti attraverso la masticazione, si consiglia di somministrare una varietà di due o più tipi diversi di fieno. La dieta deve contenere una buona quantità di alimenti verdi: lattuga romana, sedano, tarassaco, trifoglio, finocchio e ciuffi di finocchio e carota, radicchio.Gli alimenti verdi hanno gli stessi benefici nutrizionali del fieno, ma contengono una più ampia selezione di nutrienti e forniscono anche acqua alla dieta.Da evitare l’utilizzo di insalata brasiliana perché povera di sostanze nutritive.Gli alimenti freschi devono essere lavati, asciugati e somministrati a temperatura ambiente.E' preferibile preparare una razione contenente tre varietà di verdure al giorno. Bisogna evitare cambiamenti improvvisi nella dieta, i nuovi alimenti devono essere inseriti in modo graduale nel corso di alcuni giorni a partire da piccole quantità per evitare disturbi dell’apparato gastroenterico. La frutta e alcuni tipi di vegetali si possono utilizzare come snack e come ricompensa durante il gioco. Gli alimenti indicati sono mele, mirtilli, lamponi, ciliegie, ananas, mirtilli rossi, more, pezzetti di carota, peperoni rossi o verdi, mango, zucca e banana. I pellet dovrebbero essere somministrati in piccole porzioni perché l’alimento commerciale causa sensazione di sazietà, favorisce l’aumento di peso e limita la masticazione predisponendo allo sviluppo di patologie dentali. I pellet commerciali dovrebbero costituire il 10% della dieta di un coniglio.Gli alimenti da evitare sono i mangimi contenenti frutta disidratata, semi di girasole e legumi. Altri cibi pericolosi sono: pane, cereali, cioccolato, mais, noci, avena, zucchero raffinato, semi, grano o qualsiasi altro cereale. L’acqua deve essere sempre disponibile, fresca e pulita, si può utilizzare un beverino a valvola e una ciotola antiribaltamento. L’alloggio dovrebbe essere il più grande possibile per consentire al coniglio di muoversi e di fare esercizio, inoltre, deve essere abbastanza alto da permettergli di stare in piedi sulle zampe posteriori senza sbattere la testa. Si deve prevedere uno spazio dedicato alla lettiera e uno al riposo.I conigli che vivono in casa dovrebbero essere alloggiati nella parte più fresca e meno umida, la temperatura compresa tra i 15 e 20 gradi, temperature superiori ai 30 gradi potrebbero causare colpi di calore. Per questo motivo, non deve essere confinato al sole diretto durante il periodo estivo, si deve sempre assicurare la presenza di ampie zone d’ombra.Temperature inferiori ai 10 gradi possono essere pericolose; si deve evitare di esporlo a correnti d’aria, vento e pioggia. È importante garantire al nostro coniglio esercizio quotidiano affinché possa mantenersi in salute e al fine di prevenire disturbi fisici o comportamentali.Dovrebbe avere a disposizione un’area dove poter sgambettare, esplorare e curiosare per alcune ore al giorno. Se non dovesse essere disponibile un giardino, o non si volesse tenerlo libero in casa, si potrebbe creare un recinto all’interno dell’abitazione. Occorre in ogni caso evitare che possa entrare in contatto con materiali pericolosi quali i cavi elettrici, o tossici quali alcune tipologie di piante. La lettiera può essere posizionata in una piccola area, i lati del contenitore dovrebbero essere sufficientemente bassi da consentire al coniglio di entrare e uscire senza difficoltà. Il fondo deve essere ricoperto da fieno oppure da tronchetti di segatura o fogli di giornali pressati.La lettiera di sola segatura non è indicata perché risulta essere molto polverosa e potrebbe causare riniti allergiche.Non si devono utilizzare lettiere in argilla o agglomeranti che, qualora ingerite, potrebbero causare un blocco intestinale anche fatale.Una scatola piena di fieno oppure una scatola chiusa può essere scelta come nascondiglio o zona riposo. Il coniglio ama giocare e necessita di una stimolazione mentale continua; utili a questo scopo possono essere rami secchi degli alberi non trattati, giocattoli da masticare in legno, cestini di paglia non verniciati, rotoli di carta igienica e cartoni vuoti All’interno dei giocattoli si possono nascondere dei premi alimentari per incoraggiare il comportamento di foraggiamento. Prima di iniziare la convivenza con il nostro coniglio, è opportuno sottoporlo a visita veterinaria da parte di un medico che si occupa di nuovi animali da compagnia. “DVM, GPCert medicina e chirurgia degli animali esotici, Responsabile settore Animali non Convenzionali Mylav La Vallonea”Dr. Gustavo PicciAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

Che cosa è l' ernia perineale ? Per ernia perineale si intende una condizione patologica in cui, a causa del cedimento del cosiddetto diaframma pelvico muscolare, si produce in primis la dislocazione retto ed eventualmente anche di organi addominali quali prostata e/o vescica e, più raramente, piccolo intestino. Che cosa è il perineo? Il perineo è la regione anatomica compresa tra ano e scroto/vulva (ventralmente) e subito ai lati di queste strutture. L’area è delimitata dalla coda dorsalmente, dalla tuberosità ischiatica e, lateralmente, dal legamento sacrotuberoso (assente nel gatto). Nel gatto, in questa regione, è incluso anche il pene. Quali sono le strutture muscolari che costituiscono il diaframma pelvico? Le strutture che costituiscono il cosiddetto diaframma pelvico (che offre supporto laterale al retto) sono il muscolo elevatore dell’ano o levatore ani (subito laterale al retto), il muscolo sfintere anale esterno (che circonda l’ano) e il muscolo coccigeo (laterale al muscolo elevatore). Quali cani sono maggiormente colpiti? L’ernia perineale colpisce prevalentemente cani maschi interi adulti/anziani (7-9 anni) ma è anche segnalata in femmine intere e gatti. La minore incidenza nelle femmine è giustificata dalla maggiore robustezza della muscolatura pelvica, adatta al parto; i casi riportati in letteratura nel cane femmina sono secondari a distocia (difficoltà nel parto), tosse cronica ed eventi traumatici. Anche nel gatto l’ernia perineale è in genere conseguente a traumi. Quali sono le razze canine predisposte? Le razze pure predisposte includono: pechingese, boston terrier, corgie, boxer, barbone, bovaro delle fiandre, bobtail; è frequente nei cani meticci. È una patologia segnalata maggiormente nei soggetti a coda corta e rudimentale in cui la maggiore debolezza del diaframma pelvico sarebbe correlato a un minore sviluppo dei muscoli levator ani e coccigeo. Quali sono i fattori predisponenti e determinanti per la formazione dell'ernia perineale ? Tra i fattori predisponenti sono segnalati i disturbi endocrini, anche in termini di coesistenza, nel 30% dei casi di ernia perineale, di tumori testicolari ormono-secernenti (per lo più interstizioma). Si presume, infatti, che uno squilibrio nella produzione di androgeni e/o estrogeni possa in ultimo esitare in un aumento delle dimensioni della prostata (prostatomegalia), eventualmente concomitante allo sviluppo di cisti prostatiche intraparenchimali; anche l’eventuale coesistenza di cisti prostatiche extraparenchimali (ex-paraprosatatiche, non primariamente attribuibili ad alterazioni endocrine e frequentemente a sviluppo anche intrapelvico) può determinare un effetto massa in grado di aumentare lo sforzo evacuativo delle feci. E’ stato infine suggerito che una maggiore produzione di relaxina da parte della ghiandola prostatica possa favorire l’indebolimento del diaframma pelvico. Ulteriori fattori predisponenti sarebbero l’atrofia neurogena del muscolo levator ani (probabilmente secondaria a neuropatie del nervo pudendo o del plesso sacrale), l’atrofia muscolare senile e le miopatie del muscolo levatori ani. Condizione determinante per lo sviluppo di ernia perineale è il tenesmo fecale protratto (inteso come aumento della pressione intra-addominale e sforzo evacuativo cronico) con progressivo cedimento del diaframma muscolare pelvico. Tra le patologie potenzialmente associate a tenesmo fecale si annoverano, oltre alle già citate cisti prostatiche extraparenchimali, la prostatomegalia (ma solo quando la ghiandola è ancora in sede intrapelvica), le ostruzioni delle basse vie urinarie, le ostruzioni colorettali di diversa natura, la diarrea cronica, i processi infiammatori perianali/perineali cronici (ad esempio sacculiti, fistole perianali), etc. Quando posso sospettare che il mio cane abbia un'ernia perineale? Tra i segni clinici maggiormente segnalati possiamo riscontrate: - tumefazione perineale mono o bilaterale - tenesmo fecale (il cane si mette in posizione ma non defeca o defeca con difficoltà) e costipazione; a volte è possibile osservare prolasso rettale durante la defecazione (fuoriuscita della mucosa rettale dall’ano) - tenesmo urinario con stranguria (il cane si mette in posizione ma non urina immediatamente) - anuria (il cane si mette in posizione ma, nonostante gli sforzi, non urina). Quali sono gli organi che possono erniare? L’organo sempre dislocato (deviato o sacculato) è il retto. Possono inoltre dislocarsi in regione perineale la prostata, la vescica e alcune anse del piccolo intestino. Come si emette diagnosi di ernia perineale? Il sospetto diagnostico deriva dalla raccolta dei dati anamnestici e, durante la visita clinica presso il medico veterinario, dal rilievo di una tumefazione perineale deformabile alla palpazione. In alcuni casi, la cute circostante può apparire edematosa, arrossata o addirittura ulcerata. Durante l’esplorazione digito-rettale è apprezzabile la deviazione/sacculazione laterale del retto, in esito all’indebolimento o completo cedimento del diaframma muscolare pelvico. Ulteriori test diagnostici includono l’esame ecografico dell’addome (per escludere patologie intraaddominali - compresa la prostatomegalia - in grado di favorire l’aumento di pressione intraddominale) e dei testicoli (per svelare la presenza eventuale di neoplasie). L’esame radiografico dell’addome e della regione perineale è di aiuto nel valutare il grado di collezione fecale a livello di colon e retto. Sia l’esame radiografico sia quello ecografico sono inoltre utili per la valutazione del grado di prostatomegalia e per definire la posizione della vescica. In caso di impegno della vescica nell’ernia, quest’ultima non è infatti più ecograficamente identificabile a livello addominale ma solo più a livello perineale. L’ultimo dato è particolarmente importante quando siano presenti stranguria o addirittura anuria. Quando l' ernia perineale è un'emergenza medico chirurgica? L’ernia perineale diventa un’emergenza quando si verifica la dislocazione della vescica nel sacco erniario. Tale organo può addirittura ribaltarsi (retroflessione), con possibile ostruzione, oltre che del flusso urinario, anche del flusso di sangue a livello delle arterie vescicali caudali; quest’ultimo evento può determinare necrosi di una parte o di tutta la vescica. Inoltre, l’infiammazione sierofibrinosa della parete vescicale può eccezionalmente favorire lo stabilirsi di aderenze con la fascia perineale, con impossibilità, dopo cistocentesi per via perineale, del suo riposizionamento in addome.La retroflessione vescicale può inoltre causare stranguria o addirittura anuria; in quest’ultimo caso si stabilisce uno stato azotemico (aumento nel sangue della cretatinina e dell’azoto ureico) e iperkaliemia (aumento del potassio) se ostruzione grave o occlusione si protraggono per oltre 36-48 ore. In questi casi è fondamentale provare con delicatezza a cateterizzare il paziente al fine di evacuare la vescica; se questo non è possibile (organo “inginocchiato” a livello del collo che impedisce la progressione del catetere, motivo per cui è indispensabile essere delicati), la vescica è prima decompressa mediante cistocentesi transucutanea perineale (se non decompressa è spesso impossibile risospingerla) e poi risospinta in addome mediante digitopressione perineale. Seguono l’applicazione di un catetere di Foley, l’esecuzione degli opportuni esami di laboratorio e di diagnostica per immagini e la stabilizzazione del paziente prima di procedere con l’intervento chirurgico. Se il mio cane ha una tumefazione in regione perineale è sicuramente un'ernia perineale? La visita dal Medico Veterinario è fondamentale per emettere la diagnosi di certezza. In diagnosi differenziale vi posso essere: patologie a carico delle ghiandole epatoidi (presenti solo nel cane e situate a livello perianale, dorso della coda, prepuzio e più raramente a livello della groppa), sacculiti, neoplasie dei sacchi anali, e tumori cutanei e sottocutanei della regione perineale. In che cosa consiste il trattamento chirurgico dell'ernia perineale? Il trattamento dell’ernia perineale è chirurgico e prevede la castrazione (essenziale per ridurre il tasso di recidiva dopo erniorrafia) e l’erniorrafia perineale; a queste due procedure si possono o meno associare anche interventi diversi di pessi, cioè di fissazione alla parete addominale di colon discendente (colopessi, a livello di parete addominale sinistra), dei deferenti (deferentopessi bilaterale - per stabilizzare in posizione la prostata) ed eventualmente della vescica (cistopessi - procedura controversa). I diversi interventi sono oggi di norma eseguiti durante la stessa seduta anestesiologica ma possono, se del caso, essere intervallati di 1-3 settimane; in ogni caso castrazione e le procedure addominali precedono sempre l’erniorrafia. Quest’ultima ha l’obiettivo di ripristinare il diaframma muscolare pelvico. Quali tecniche chirurgiche sono descritte per la ricostruzione del diaframma pelvico ? Nel corso degli anni sono state descritte diverse tecniche chirurgiche. In generale, si raccomanda di intervenire su entrambi i lati, anche in caso di ernia clinicamente solo monolaterale. L’ernia perineale, nel cane, è classificata come caudale (tra sfintere anale esterno e elevatore dell’ano; è la più frequente); dorsale (tra elevatore dell’ano e muscolo coccigeo); sciatica/laterale (tra muscolo coccigeo e legamento sacrotuberoso); e ventrale (ventralmente alla muscolatura ischiouretrale). Le procedure di correzione chirurgica descritte sono erniorrafia apposizionale, erniorrafia apposizionale associata a trasposizione del muscolo otturatore interno, impianto di reti di polipropilene o di biomateriali (tunica vaginale testicolare, sottomucosa del piccolo intestino, fascia lata), trasposizione del muscolo gluteo superficiale e trasposizione del muscolo semitendinoso (soprattutto per le ernie ventrali o come procedura di salvataggio in caso di recidiva). Una volta eseguito l' intervento chirurgico cosa si deve fare ? Il paziente, una volta operato, può essere dimesso nella stessa giornata o nei giorni successivi a seconda del tipo di intervento eseguito e delle condizioni cliniche prechirurgia. Una volta giunto a casa, è fondamentale seguire le indicazioni per la gestione post operatoria fornite dal Medico Veterinario per evitare l’instaurarsi di complicanze. E' fondamentale applicare un collare elisabettiano per impedire il leccamento della ferita per le prime 2-3 settimane e somministrare per bocca uno sciroppo a base di lattulosio per ammorbidire le feci e facilitare così la defecazione. E’ bene inoltre far passeggiare l’animale. Inoltre, nei primi giorni post intervento, sono consigliabili farmaci anti-infiammatori e anti dolorifici. L'utilizzo postoperatorio di antibiotici è consigliato. E’ infine importante anche iniziare una dieta ad alto contenuto di fibre ed a basso contenuto di grassi. Quali possono essere le complicanze correlate all’intervento di ernia perineale? - prolasso rettale - intrappolamento/stiramento del nervo sciatico (subito laterale al legamento sacroischiatico) in uno dei punti di sutura applicati - intrappolamento dell’uretra in uno dei punti di sutura applicati (per mancata cateterizzazione preventiva) - inconsapevole prostatectomia in area perineale in caso di dislocazione dell’organo nel sacco erniario - infezione - incontinenza fecale: transitoria o permanente, secondaria a lesioni nervose e/o muscolari che possono essere già presenti anche preoperatoriamente - incontinenza urinaria: per intrappolamento del nervo pudendo, per danni vescicali, o come esito della castrazione (1-2% dei casi) - atonia vescicale: nel 33% dei soggetti con retroflessione vescicale trattati con cistopessi o secondaria a danno neuromuscolare e/o vascolare - recidiva dell’ernia: nel 5-10 % dei casi, anche a distanza di diversi mesi; tale percentuale può variare a seconda della tecnica utilizzata e, in caso di mancata castrazione, può arrivare fino al 40%. Quali sono le cure post operatorie ? Nell’immediato postoperatorio e dopo la dimissione, il Medico Veterinario prescriverà sia una terapia farmacologica che riabilitativa: Terapia antibiotica Farmaci antinfiammatori non steroidei Dieta ad alto contenuto di fibre e basso contenuto di grassi Prodotti per ammorbidire le feci (lattulosio) per alcune settimane (8-12 settimane) Impacchi freddi applicati sul sito chirurgico per contrastare l’infiammazione locale Fare passeggiate tranquille ma far camminare l’animale Articolo redatto con la partecipazione della Dr.ssa Alice Ricci Medico Veterinario“DVM, MRCVS, MSc (Oncologia), GpCert(SASTS), GpCert (ENDO), Dipl. European College of Veterinary Surgeon (ECVS), EBVS European Specialist in Small Animal Surgery”Dr. Vincenzo MontinaroAutore“DVM, Prof. Ordinario Clinica Chirurgica Veterinaria, Diplomato ECVS, EBVS® - European Specialist in Small Animal Surgery - (Oncologia Clinica, Chirurgia Oncologica, Chirurgia dei Tessuti Molli)”Prof. Paolo BuraccoAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

Cos’è la pediculosi?La pediculosi è l’infestazione da pidocchi. I pidocchi sono insetti piccoli, privi di ali, appiattiti dorso-ventralmente e provvisti di arti e robusti artigli che consentono loro di ancorarsi ai peli del mantello. I principali pidocchi appartengono al sottordine degli Anopluri, pidocchi pungitori, che infestano solo i mammiferi placentati, e dei Ischnocera, pidocchi masticatori (precedentemente indicati come Mallofagi), che infestano mammiferi e uccelli. I primi hanno un apparato buccale preposto a succhiare il sangue, mentre i secondi a mordere e masticare, e pertanto non sono ematofagi ma si nutrono di detriti epidermici e peli. Quali pidocchi interessano il cane e il gatto? Due specie di pidocchio interessano il cane rappresentate da Trichodectes canis, pidocchio masticatore, e Linognathus setosus, pidocchio pungitore ematofago, mentre Felicola subrostrata, pidocchio masticatore, è l’unico pidocchio che infesta il gatto. Mentre Trichodectes canis e Felicola subrostrata sono ampiamente diffusi in Italia, Linognathus setosus è un pidocchio diffuso nei climi più freddi, in particolare nei paesi scandinavi. La pediculosi è contagiosa? I pidocchi sono altamente ospite-specifici e molte specie prediligono specifiche aree anatomiche. I pidocchi non sono in grado di sopravvivere per più di 1 o 2 giorni al di fuori del loro ospite e tendono a rimanere su un singolo ospite per tutta la vita. La trasmissione avviene tramite stretto contatto diretto tra animali infestati e animali recettivi in quanto i pidocchi abbandonano l’ospite solo per trasferirsi su di un altro animale. Essendo altamente ospite-specifici la trasmissione si verifica solo tra ospiti della stessa specie. Nelle aree a clima temperato sono descritte fluttuazioni stagionali con aumento delle infestazioni nel periodo invernale probabilmente favorite dalle caratteristiche del mantello dell’ospite. Gli animali a pelo lungo sono più soggetti alle infestazioni anche se le più gravi si osservano in soggetti denutriti o che vivono in scarse condizioni igieniche. Come si manifesta la pediculosi? I pidocchi si distribuiscono su tutto il corpo ma tendono a localizzarsi prevalentemente su testa, collo e regione dorso-lombare. Le lesioni cliniche riscontrabili sull’animale variano in funzione del numero di parassiti e dell’intensità del prurito che è estremamente variabile (da assente a moderato). Alcuni animali sono asintomatici ed i pidocchi si possono osservare in movimento sui fusti piliferi; spesso si evidenziano solo le uova (lendini) adese ai fusti piliferi che, ad un’osservazione macroscopica a distanza, possono essere confuse con scaglie, ma facilmente distinguibili con un esame ravvicinato grazie alla loro silhouette ovalare ed il colore biancastro. Il pelo può apparire opaco, arruffato e di aspetto sporco. Altri animali infestati possono presentare lesioni primarie (scaglie, papule) o secondarie aspecifiche da autotraumatismo (alopecia, escoriazioni, croste). Nel gatto è possibile osservare quadri di alopecia simmetrica autoindotta e di dermatite miliare. Nel cane le gravi infestazioni da Linognathus setosus, soprattutto nei cuccioli, possono essere responsabili di gravi anemie. Fig. 1: Grave infestazione in un gatto con numerose lendini e parassiti Come si fa la diagnosi di pediculosi? I pidocchi e le loro uova possono essere facilmente osservabili mediante esame visivo diretto o con lente di ingrandimento. L’esame microscopico del pelo o l’esame con nastro adesivo trasparente permettono la loro identificazione al microscopio ottico. Un’altra metodica diagnostica è lo spazzolamento del mantello che consente di raccogliere sul tavolo da visita i parassiti e le loro uova. Nei casi in cui non si rinvengono parassiti adulti ma solo lendini, queste devono essere differenziate dalle uova di Cheyletiella spp., acaro che, come i pidocchi, depone le uova sul fusto pilifero. Le uova di pidocchio sono molto più grandi di quelle di Cheyletiella e presentano un opercolo sulla parte dorsale; inoltre, le lendini di pidocchio, sono saldamente cementate al pelo per almeno i 2/3 della loro lunghezza, mentre quelle di Cheyletiella sono attaccate al pelo da sottili fibrille intrecciate. Fig 2 - Adulto di Trichodectes canis: notare la testa molto larga e rettangolareFig. 3 - Adulto di Felicola subrostrata: notare la testa pentagonale Come si tratta la pediculosi? I pidocchi sono sensibili alla maggior parte degli insetticidi presenti in commercio e attualmente sono registrate diverse molecole per il trattamento della pediculosi. Per tutte le molecole è raccomandata una singola somministrazione ma, data la resistenza delle uova alla maggior parte degli insetticidi, è consigliabile ripetere il trattamento a distanza di 14 giorni per i pidocchi eventualmente emersi dalle lendini in tempi successivi al primo trattamento. In copertina: Uovo di pidocchio (lendine) saldamente cementato al peloTutte le immagini sono gentilmente concesse dall'Autore.“Medico Veterinario - (Dermatologia, Allergologia, Otologia veterinaria e Parassitologia cutanea).”Dr. Federico LeoneAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

